Žmogaus imunodeficito viruso infekcija ir onkologinės ligos
Gabija Visockytė
Įvadas
Užkrečiamųjų ligų ir AIDS centro duomenimis, iki 2018 metų rugpjūčio mėnesio Lietuvoje iš viso buvo diagnozuota 3 100 žmogaus imunodeficito viruso (ŽIV) infekcijos atvejų. Beveik 60 proc. visų infekuotų asmenų šia infekcija užsikrėtė vartodami švirkščiamuosius narkotikus. Kiti dažniausi užsikrėtimo būdai buvo per homoseksualius ir heteroseksualius lytinius santykius, dalies atvejų užsikrėtimo būdas lieka nežinomas (1). Nustatyta, kad ši liga labiau paplitusi tarp 30–39 metų vyrų, rizika užsikrėsti didėja kalėjimuose ir pataisos namuose (1–3). 2016 metų duomenimis, daugiausiai ŽIV sergančių asmenų 10 tūkst. gyventojų buvo nustatyta Klaipėdos (1,02), Vilniaus (1,01), Šiaulių (0,84), Marijampolės (0,82) ir Utenos (0,81) apskrityse (3).
Jungtinės Tautos 2015 metais sukūrė Tarptautinę įgyto imuniteto nepakankamumo sindromo (AIDS) įveikimo strategiją (angl. UNAIDS), kurios pagrindinis uždavinys – iki 2030 metų įveikti AIDS epidemiją. Šio tikslo pasauliniu mastu siekiama vykdant 90–90–90 (angl. fast-track) uždavinius:
• siekti, kad 90 proc. ŽIV sergančių asmenų žinotų, kad yra užsikrėtę ŽIV;
• 90 proc. jų būtų skiriama antiretrovirusinė terapija (ART);
• 90 proc. ART gaunančių asmenų būtų pasiekta maža virusų koncentracija kraujyje (4).
Lietuvoje apie susirgimą šia liga žino daugiau nei 80 proc. visų ŽIV sergančių žmonių, o daugiau nei 90 proc. ART gaunančių pacientų virusų koncentracija kraujyje yra gerokai sumažėjusi. Esant nepakankamam gydymo prieinamumui, nuolatiniam sudėtingam vaistų vartojimo režimui ir nemotyvuotiems pacientams, tarp ŽIV užsikrėtusių asmenų kasmet auga AIDS sergančių žmonių dalis. Šis sindromas nustatomas, kai ŽIV sergančiam asmeniui diagnozuojama bent viena iš AIDS indikacinių ligų.
AIDS indikacinės ligos
ŽIV sergančio paciento imuninė sistema yra gerokai nusilpusi. CD4 T limfocitų ląstelių, nuo kurių tiesiogiai priklauso žmogaus organizmo imunitetas, skaičius mažėja progresuojant ligai. Imunodeficitinės būklės pacientai daug dažniau serga ne tik įvairiomis įprastomis infekcinėmis ir neinfekcinėmis ligomis, bet ir yra rizikos grupėje susirgti ligomis, kurios imunitetą turintiems žmonėms yra itin retos. Tai – AIDS indikacinės ligos:
• infekcinės: mycobacterium tuberculosis infekcija; pneumocystis jirovecii pneumonija; stemplės / trachėjos / bronchų kandidozė; smaganų toksoplazmozė; herpes simplex infekcija – negyjančios opos, ezofagitas, bronchitas, pneumonitas; bakterinė recidyvuojanti pneumonija; salmonella sukelta recidyvuojanti septicemija; toksoplazmozė, kt.;
• neoplastinės: Kapoši sarkoma; invazyvus gimdos kaklelio vėžys; Ne Hodgkino limfomos – Burkitto, imunoblastinė, pirminė CNS;
• neinfekcinės ir ne neoplastinės: ŽIV sukelta encefalopatija; ŽIV išsekimo sindromas; limfoidinė intersticinė pneumonija.
Pacientui diagnozavus bent vieną šių ligų, nustatoma paskutinė ir sunkiausia ŽIV stadija, įgytojo imuniteto nepakankamumo sindromas (5).
ŽIV ir onkologinės ligos
Aktyvios sudėtinės antiretrovirusinės terapijos fone sergamumas AIDS indikaciniais navikais gerokai sumažėjo, tačiau ŽIV sergančių pacientų populiacijoje onkologinės ligos vis dar išlieka viena dažniausių mirties priežasčių. Taip yra dėl to, kad tobulėjanti ŽIV diagnostika bei efektyvus gydymas gerina pacientų imunitetą, ilgina gyvenimo trukmę (palyginti su ŽIV sergančiais asmenimis, negydomais ART) – ilgainiui didėja rizika susirgti ir bendrojoje populiacijoje dažnomis navikinėmis ligomis, būdingomis vyresnio amžiaus žmonėms (1 pav.) (6, 7).
1 pav. Sergamumas navikinėmis ligomis ŽIV sergančių pacientų grupėje (7)
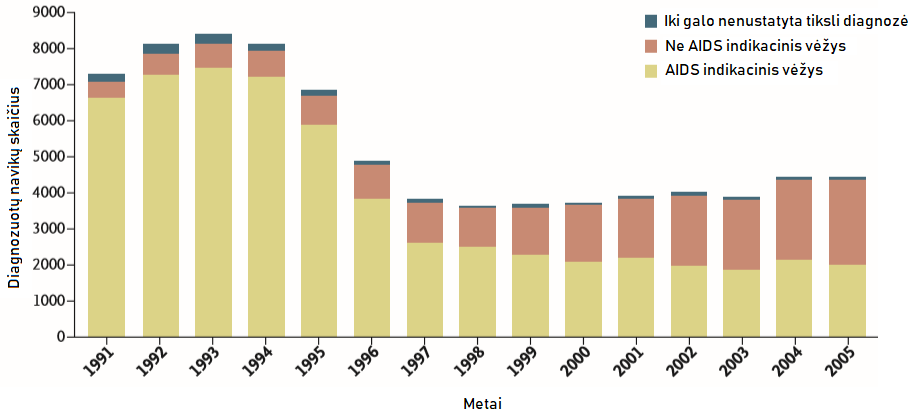
Kadangi ŽIV užsikrėtusių pacientų imunitetas nėra visavertis, dažniausiai navikus sukelia įvairūs virusai, turintys papildomų išorinių rizikos veiksnių (1 lentelė).
1 lentelė. Dažniausi ŽIV sergančių pacientų navikai ir juos sukeliantys virusai ir įtaką turintys rizikos veiksniai (7)
| Vėžys | Virusas | Papildomi rizikos veiksniai |
| AIDS indikacinis navikas | ||
| Kapoši sarkoma | KSHV | |
| Ne Hodgkino limfomos | EBV | |
| Gimdos kaklelio vėžys | ŽPV | Rūkymas |
| Ne AIDS indikacinis navikas | ||
| Plaučių vėžys | ? | Rūkymas; plaučių infekcinės ligos |
| Išangės vėžys | ŽPV | |
| Hodgkino limfoma | EBV | |
| Burnos / ryklės vėžys | ŽPV | Rūkymas, alkoholis |
| Hepatoceliulinė karcinoma | HBV, HCV | Alkoholis ir kitos hepatotoksinės medžiagos |
| Vulvos / varpos vėžys | ŽPV | |
KSHV – su Kapoši sarkoma susijęs Herpes virusas (žmogaus Herpes virusas 8), EBV – Epsteino-Barr virusas, ŽPV – žmogaus papilomos virusas, HBV – hepatito B virusas, HCV – hepatito C virusas.
Svarbu pabrėžti, kad ŽIV sergantiems pacientams dėl nuolatinės imunosupresijos būklės onkologinių ligų klinika gali būti neįprasta ir skirtis nuo visaverčio imuniteto pacientų, sergančių ta pačia liga. Dėl tos pačios priežasties gydant šiuos pacientus svarbu skirti ypatingą dėmesį ne tik gydymui nuo vėžio, bet ir ART bei infekcinių komplikacijų prevencijai.
Kapoši sarkoma
Kapoši sarkomą sukelia su žmogaus herpes virusas 8 (HHV8), dar vadinamas su Kapoši sarkoma susijusiu herpes virusu. Šio viruso paplitimas bendroje populiacijoje priklauso nuo geografinio regiono – labiausiai jis paplitęs Afrikos šalyse (30–50 proc.), o rečiausiai sutinkamas Azijoje (2–4 proc.). Likusiuose Europos ir Amerikos regionuose viruso paplitimas siekia 5–30 proc. (8). Nors šiuo virusu yra užsikrėtusi nemaža gyventojų dalis, Kapoši sarkoma yra reta liga – sveiko žmogaus imuninė sistema stabdo neoplastinių endotelio ląstelių susidarymą, augimą ir plitimą. Dėl šios priežasties šia liga dažniausiai serga imunodeficitą turintys žmonės, tarp jų ir sergantys ŽIV.
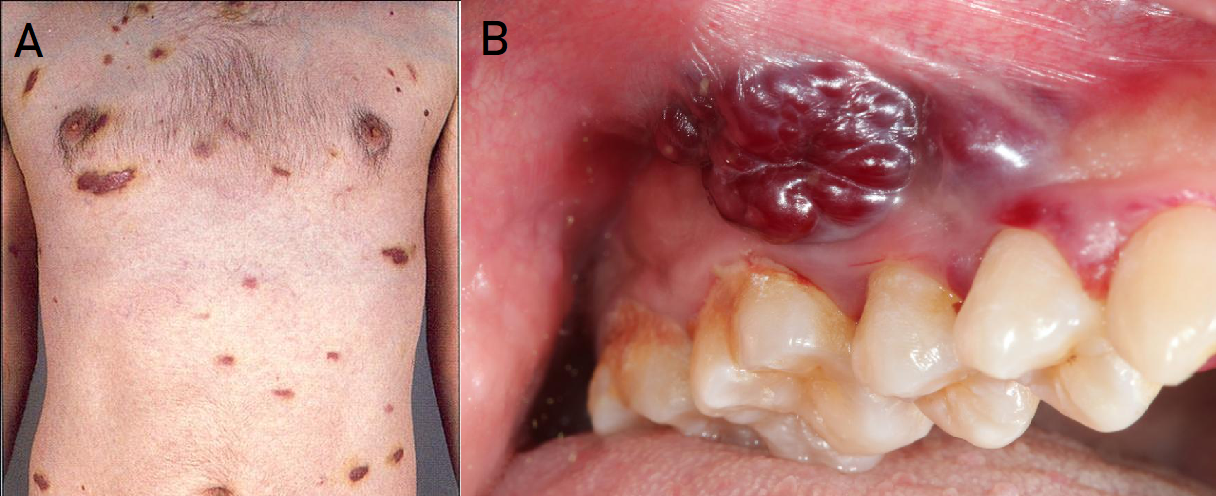
HHV8 virusas perduodamas su seilėmis, lytinių santykių metu, o retais atvejais ir per kraują, per motiną – vaisiui. ŽIV sergantiems pacientams Kapoši sarkoma gali pradėti vystytis bet kurioje organizmo vietoje – odoje, gleivinėse (burnos, akių, lytinių organų) ar vidaus organuose (limfmazgiuose, skrandyje, žarnyne, kepenyse, plaučiuose, kt.). Liga pasireiškia tamsiomis raudonomis violetinėmis papulėmis ar mazgeliais, kurie gali greitai išopėti ir kraujuoti (2 pav.). Ligos progresavimas priklauso nuo paciento bendros organizmo būklės – kartais minėtų mazgelių gali susiformuoti, tačiau jie niekur neplinta ir nedidėja, o kartais dariniai greitai dauginasi ir intensyviai auga įvairiose organizmo vietose. Esant lengvai ligos formai, aktyvi antiretrovirusinė terapija užkerta kelią ligos plitimui, todėl užtenka chirurginiu ar vietinės radioterapijos būdu pašalinti pirminį naviką. Sisteminės ligos atvejais kartu su ART skiriama ir chemoterapija (9).
2 pav. Kapoši sarkoma. A – daugybiniai naviko židiniai odoje (10), B – naviko židinys burnos gleivinėje (11)
Ne Hodgkino limfoma
AIDS indikacinėmis limfomomis vadinamos agresyvios B limfocitų ne Hodgkino limfomos, kuriomis serga ŽIV užsikrėtę pacientai. Pirminėje klasifikacijoje jos buvo išskiriamos 3 – Burkitto, imunoblastinė ir pirminė centrinės nervų sistemos (CNS), nors vėliau atsirado ir daugiau jos formų (pvz., pirminė eksudato difuzinė didelių B ląstelių, plazmoblastinė, kt.) (7). Dalies šių limfomų išsivystymui įtaką turi Epsteino-Barr virusas (EBV), kuris esant imunosupresijai skatina navikinių ląstelių vystymąsi ir plitimą, šį virusą turintys pacientai yra didesnės CNS limfomos rizikos grupėje. Nepaisant to, limfomos gali būti diagnozuojamos ir esant neigiamiems virusinių tyrimų atsakymams.
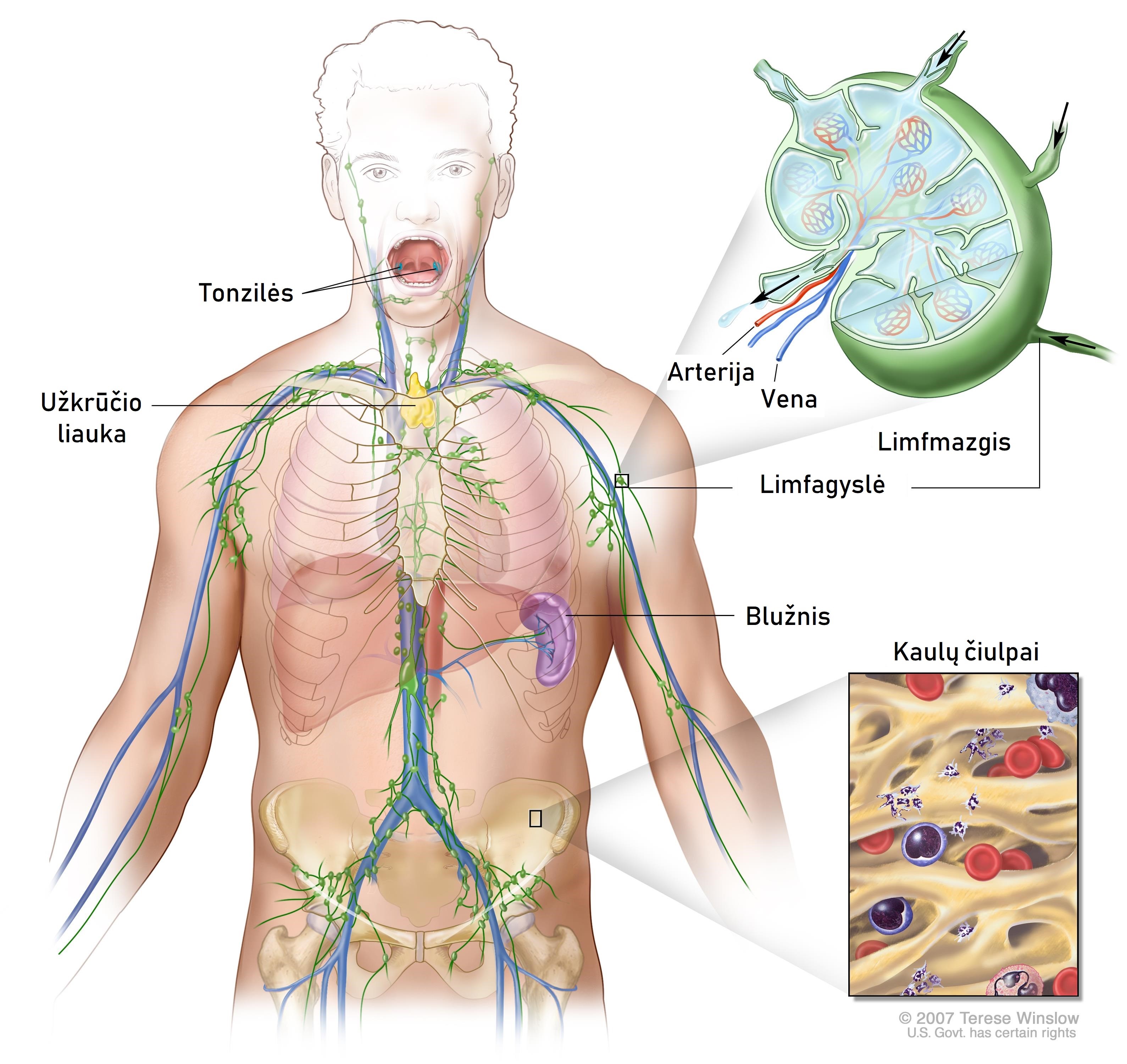
Limfoma – liga, pažeidžianti limfinę sistemą: limfmazgius ir limfagysles, blužnį, užkrūčio liauką, tonziles ir kaulų čiulpus (3 pav.). Yra išskiriamos 4 limfomų stadijos:
• I stadija – navikas viename limfiniame regione (limfmazgių grupėje, tonzilėse, užkrūčio liaukoje arba blužnyje):
– I E stadija – navikas viename organe / vietoje be limfmazgių pažeidimo;
• II stadija – navikas bent dvejuose limfiniuose regionuose virš AR žemiau diafragmos:
– II E stadija – navikas bent viename limfiniame regione IR viename organe toje pačioje diafragmos pusėje;
• III stadija – navikas limfiniuose regionuose virš IR po diafragma:
– III E stadija – navikas limfiniuose regionuose virš IR po diafragma IR šalia esančiame organe;
– III S stadija – navikas limfiniuose regionuose virš IR po diafragma IR blužnyje;
– III E+S – navikas limfiniuose regionuose virš IR po diafragma IR šalia esančiame organe IR blužnyje;
• IV stadija:
– navikas išplitęs bent viename limfinei sistemai nepriklausančiame organe;
– Navikas bent viename limfinei sistemai nepriklausančiame organe IR jo išplitimas į atokiai esančiu kitus organus bei limfinius mazgus;
– navikas nustatomas kepenyse, kaulų čiulpuose, cerebrospinaliniame skystyje ar plaučiuose (13).
Gydant ŽIV sergančius pacientus nuo limfomų, svarbus ne tik sisteminis antinavikinis gydymas, bet ir ART, įvairių komplikacijų prevencija
3 pav. Limfinės sistemos dalys, kurias pažeidžia limfomos (12)
Gimdos kaklelio vėžys
Gimdos kaklelio vėžį sukelia žmogaus papilomos virusas (ŽPV), labai onkogeniški yra 16 ir 18 jo tipai. Šis virusas yra plačiai paplitęs visuomenėje. Sveiko žmogaus imuninė sistema stabdo onkogenišką viruso poveikį ir apsaugo nuo gimdos kaklelio vėžio vystymosi, o tarp ŽIV sergančių moterų dėl sumažėjusio imuninių ląstelių skaičiaus gimdos kaklelio vėžys yra dažna ir sunki liga (14). Pastebėta, kad ŽIV infekuotoms moterims gimdos kaklelio vėžys yra nustatomas labiau pažengusios stadijos, jam būdingi dažni recidyvai, o išgyvenamumas yra gerokai trumpesnis, palyginti su moterimis, nesergančiomis ŽIV (14, 15).
Kadangi ŽIV sergančių pacienčių gydymas citotoksiniais antinavikiniais vaistais yra pavojingas ir komplikuotas dėl ir taip sumažėjusio imuninių ląstelių skaičiaus, o chirurginės intervencijos didina komplikacijų ir infekcijų riziką, didelis dėmesys kreipiamas į įvairias prevencines priemones, galinčias užkirsti kelią gimdos kaklelio vėžiui išsivystyti ar palengvinančias ankstyvąją jo diagnostiką:
• ŽIV užsikrėtusioms 9–26 metų pacientėms nepriklausomai nuo CD4 ląstelių skaičiaus kraujyje rekomenduojama skiepytis trimis 9-valentės ŽPV vakcinos dozėmis (0, 2 ir 6 mėnesį), jei anamnezėje nėra su ŽPV susijusių ligų ar citologinių pokyčių;
• ŽIV užsikrėtusioms pacientėms citologinis gimdos kaklelio PAP testas turėtų būti atliekamas:
– per 2 metus nuo pirmųjų lytinių santykių arba sulaukus 21 metų;
– kasmet, kol gaunami 2 neigiami tyrimų atsakymai iš eilės, vėliau – kas 3 metus;
– po 6 mėnesių nuo paskirto gydymo dėl gauto teigiamo tyrimo atsakymo. Tada kasmet, kol gaunami 2 neigiami tyrimų atsakymai iš eilės, vėliau – kas 3 metus;
– vyresnėms nei 30 metų pacientėms kartu su citologiniu PAP testu turėtų būti atliekamas ir ŽPV nustatymo testas (16).
Nors ŽIV yra labiau paplitęs tarp vyrų, tačiau didėjant sergančių moterų skaičiui gimdos kaklelio vėžys tampa vis didesne visuomenės problema, reikalaujančia atidaus gydytojų dėmesio.
Ne AIDS indikaciniai navikai
Daugiau nei pusę visų ne AIDS indikacinių navikų ligų sudaro plaučių vėžys, išangės vėžys, hepatoceliulinė karcinoma, Hodgkino limfoma ir orofaringinė karcinoma. Nors tai yra navikai, neretai pasitaikantys ir ŽIV nesergančių pacientų grupėje, svarbu atsiminti, kad esant imunosupresinei būklei jų klinikinis vaizdas gali būti labai įvairus ir neįprastas. Anksčiau ŽIV sergantys pacientai dažnai būdavo per daug nusilpę, kad galėtų būti gydomi nuo vėžio. Tobulėjant ART, jiems gali būti taikomi visi standartiniai gydymo metodai – chirurgija, chemoterapija, radioterapija ir kt. Skiriant gydymą, svarbu atsižvelgti į galimą vaistų sąveiką su ART medikamentais, taip pat taikyti maksimalią oportunistinių infekcijų prevenciją. Nesant efektyvaus standartinio gydymo galimybių, ŽIV sergantys pacientai gali būti įtraukiami į klinikinius vaistų tyrimus (7).
Apibendrinimas
Lietuvoje ŽIV užsikrėtusių pacientų skaičius didėja kasmet, jų yra visose šalies apskrityse. Atsiradus efektyviai ART, šių pacientų gyvenimo trukmė tapo gerokai ilgesnė. Nuolatinė imunosupresinė būklė reikalauja ypatingo gydytojo atidumo ir sumanumo diagnozuojant ligas, kurios šių pacientų organizme pasireiškia neįprastai. Ankstyvoji ligų diagnostika, ART ir gydomosios terapijos derinys, oportunistinių infekcijų prevencija prailgina šių pacientų išgyvenamumo laiką ir sėkmingo pasveikimo galimybę.
Leidinys "Internistas" Nr. 8 2018 m.
Literatūra:
1. Užkrečiamųjų ligų ir AIDS centras. Šiemet užregistruota mažiau ŽIV atvejų lyginant su pernai tuo pačiu laikotarpiu, 2018. Prieiga per internetą: http://www.ulac.lt/naujienos/pranesimai-spaudai/siemet-uzregistruota-maziau-ziv-atveju-lyginant-su-pernai-tuo-paciu-laikotarpiu.
2. UNAIDS, Lithuania data. Prieiga per internetą: http://www.unaids.org/en/regionscountries/countries/lithuania.
3. Užkrečiamųjų ligų ir AIDS centras. Užsikrėtusiųjų lytiškai plintančiomis infekcijomis ir žmogaus imunodeficito virusu epidemiologinės situacijos apžvalga Lietuvoje, 2016 m.
4. UNAIDS 2016-2021 strategy: On the Fast-Track to end AIDS.
5. U.S. Department of Veterans Affairs. HIV/AIDS, AIDS-defining illnesses. Prieiga per internetą: https://www.hiv.va.gov/patient/diagnosis/OI-AIDS-defining-illnesses.asp.
6. Croxford S, et al. Mortality and causes of death in people diagnosed with HIV in the era of highly active antiretroviral therapy compared with the general population: an analysis of a national observational cohort. The Lancet Public Health. 2017;2(1):e1-e55.
7. Yarchoan R, Uldrich TS. HIV-associated Cancers and Related Diseases. The New England Journal of Medicine. 2018; 378:1029-1041.
8. Moore PS, Chang Y. Kaposi's sarcoma-associated herpesvirus. 4th ed. Fields Virology. Philadelphia: Lippincott Williams & Wilkins; 2001.
9. Hoffmann C, Sabranski M, Esser S. HIV-Associated Kaposi's Sarcoma. Oncol Res Treat 2017;40:94-98.
10. Surgicalnotes.co.uk, Kaposi sarcoma. Prieiga per internetą: http://www.surgicalnotes.co.uk/node/393.
11. Medical News Today. What is Kaposi sarcoma? Prieiga per internetą: https://www.medicalnewstoday.com/articles/173259.php.
12. National Cancer institute, AIDS-Related Lymphoma Treatment. Prieiga per internetą: https://www.cancer.gov/types/lymphoma/patient/aids-related-treatment-pdq#section/_1.
13. PDQ Pediatric Treatment Editorial Board. Childhood Hodgkin Lymphoma Treatment (PDQ®): Health Professional Version. 2018 Oct 5.
14. Ghebre RG, Grover S, Xu MJ, Chuang LT, Simonds H. Cervical cancer control in HIV-infected women: Past, present and future. Gynecologic Oncology Reports. 2017;21:101-108.
15. Cervical Cancer Screening in Patients With HIV: Updated Guidelines – Medscape – Mar 19, 2018.
16. New York State Department of Health AIDS Institute. Cervical Screening for Dysplasia and Cancer Guidelines, 2018. Prieiga per internetą: https://www.hivguidelines.org/hiv-care/cervical-dysplasia-cancer/#tab_0.

