Galūnių arterijų aterosklerozė: kaip ją pažinti ir gydyti?
Periferinių arterijų okliuzinė liga (PAOL) – tai galūnių lėtinė okliuzinė liga, kurią sukelia aterosklerozė. PAOL pažeidžia 12 proc. bendrosios populiacijos ir apie 20 proc. vyresnių nei 70 metų žmonių. Pacientų, sergančių PAOL, pasireiškiančia kritine galūnės išemija (ramybės skausmai, gangreniniai audinių pokyčiai ir opos), gyvenimo prognozė yra bloga, ypač jei kartu yra širdies ir galvos kraujagyslių patologija. Nustatyta, kad per 10 metų miršta 95 proc. pacientų, gydytų dėl kojų gangrenos, ir 80 proc., kurie gydėsi dėl nuolatinio skausmo. Rizikos veiksniai, skatinantys aterosklerozės progresavimą ir komplikacijas, yra rūkymas, arterinė hipertenzija, antsvoris, dislipidemija, cukrinis diabetas, padidėjęs homocisteinio kiekis, fizinė nejudra, genetinė predispozicija. Kelių rizikos veiksnių, ypač rūkymo ir cukrinio diabeto sąveika, kritinės galūnės išemijos išsivystymą ligoniams, sergantiems PAOL, padidina iki 8 kartų. Aterosklerozė yra sisteminis procesas, todėl dažnai vienu metu pažeidžia keletą kraujagyslių baseinų. 1 pav. parodytas išeminės širdies ligos (IŠL), galvos smegenų kraujotakos ligų ir PAOL pasiskirstymas.

Klasifikacija
Lėtinė galūnių išemija Lietuvoje vertinama pagal R. Fontaine klasifikaciją, išskiriant tokias stadijas, kurios lemia gydymo taktikos pasirinkimą:
I. Besimptomė liga.
II. Protarpinio šlubavimo (klaudikacijos) stadija:
IIa – beskausmis atstumas >200 m.
IIb – beskausmis atstumas
IIIa – kulkšnies sistolinis spaudimas >50 mm Hg.
IIIb – kulkšnies sistolinis spaudimas
IVa – nekrozė apima tik vieną pirštą.
IVb – nekrozė apima kelis pirštus arba visą pėdą.
Kritinė galūnių išemija atitinka R. Fontaine IIIb, IVa ir IVb stadijas.
Klinikiniai simptomai ir požymiai
Pagrindinis simptomas, protarpinis šlubavimas (claudicatio intermittens), – tai galūnės skausmas, diskomfortas ar silpnumas, atsirandantis dirbant raumenims ir praeinantis pailsėjus. Būdinga tai, kad nuėjus tam tikrą atstumą, pacientui reikia sustoti dėl kojos raumenų skausmo, todėl apribojama kasdienė veikla. Dažniausiai skauda blauzdas (blauzdų šlubavimas). Rečiau pasitaiko šlaunų skausmas, dar rečiau – sėdmenų, gali būti ir pėdų šlubavimas. Blauzdų šlubavimas būdingas klubo, šlaunų ir blauzdų arterijų užakimams, o sėdmenų ir šlaunų rodo aortos ar klubo arterijų užakimus.
Esant kritinei galūnių išemijai (Fontaine IIIb, IV stadijos), ima kamuoti nuolatinis skausmas ramybėje, dažniausiai naktį ar / ir dieną. Pakėlus koją, labiausiai skauda pėdos pirštus ar išopėjimus. Nuleidus kojas, skausmas sumažėja, nes nuleistos galūnės veninė kraujotaka lėtesnė, audiniai spėja įsisavinti daugiau deguonies. Tačiau dėl tokios galūnės padėties vystosi galūnės edema, kuri dar labiau didina išemiją ir skausmą. Taip pat gali varginti pirštų ir pėdų parestezijos, kojų šalimas.
Objektyvieji požymiai ir tyrimai
Arterijos pulsacijos išnykimas yra vienas svarbiausių PAOL simptomų. Arterijų apčiuopa atliekama čiuopiant simetriškai vienodose vietose abiejose kojose.
Ligoniams, sergantiems PAOL, dažnai būna trofikos sutrikimų: galūnės oda atrofiška, pleiskanota, mažėja blauzdos apimtis, atsiranda trofinių opų. Ligos pradžioje oda būna blyški, o ligai progresuojant, ji tampa melsva. Trečioje PAOL stadijoje oda dažnai būna raudona ar raudonai melsva.
Sergant PAOL, blauzdos ir pėdos temperatūra būna mažesnė, palyginti su simetriška puse. Vystantis gangrenai, kurią lygi uždegimas, odos temperatūra bus didesnė. Ketvirtoje išemijos stadijoje gangrena gali apimti vieną ar kelis pirštus, pėdos dalį ar visą pėdą.
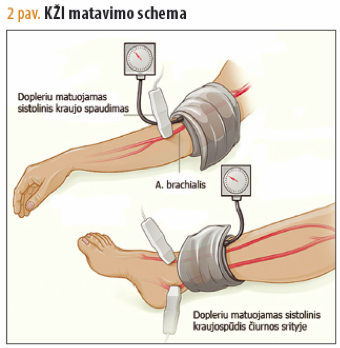
Galūnės kraujotakos sumažėjimo laipsnį rodo kulkšnies ir žasto indeksas (KŽI). Tyrimas atliekamas ultragarsiniu kraujotakos tyrimo aparatu (dopleriu) rankose ir kojose, uždėjus kraujospūdžio veržiamąjį raištį kojos čiurnos srityje ir ant rankų, ties žastu (2 pav.).
Tai pagrindinis neinvazinis, paprastas ir pigus tyrimo metodas, taikomas tiek kojų kraujotakos būklei nustatyti per pirminę apžiūrą, tiek ir rezultatams įvertinti po arterijų operacijų. KŽI apskaičiuojamas sistolinį kraujospūdį čiurnos srityje padalijus iš sistolinio kraujospūdžio žasto srityje.
KŽI įvertinimas:
1,0–1,29 – norma;
0,91–0,99 – ribinis (įtariama liga);
0,41–0,90 – lengva ir vidutinio laipsnio PAOL;
0,0–0,40 – sunki PAOL.
Siekiant detaliai ištirti pacientus, atliekama skaitmeninė subtrakcinė angiografija, magnetinio rezonanso angiografija ar spiralinė kompiuterinė tomografinė angiografija.
Konservatyvaus gydymo principai
Pradedant gydyti, būtina šalinti rizikos veiksnius: nerūkyti, koreguoti cukrinį diabetą,
hiperlipidemiją ir hipertenziją. PAOL gydymas rekomenduojamas atsižvelgiant R. Fontaine stadijas:
I stadija (besimptomė liga):
• šalinti rizikos veiksnius;
• aspirinas po 75–100 mg 1 k./d.
IIa–IIb stadijos (protarpinio šlubavimo stadija):
• šalinti rizikos veiksnius;
• ėjimo terapija (mažiausiai 3 k./sav. po 20–60 min. iki 2 k./d. pakankamai greitai eiti tol, kol atsiranda skausmas galūnėje);
• aspirinas po 75–100 mg 1 k./d. ar klopidogrelis po 75 mg 1 k./d.;
• cilostazolas po 100 mg 2 k./d.;
• esant neefektyviam gydymui (gydymo kursas 3 mėnesiai) arba jei paciento netenkina pasiektas rezultatas, reikalinga kraujagyslių chirurgo konsultacija.
III–IV stadijos (kritinė išemija – nuolatinis skausmas, gangrena, išopėjimai):
• šalinti rizikos veiksnius;
• šioje stadijoje konservatyvus gydymas neefektyvus, todėl būtina kraujagyslių chirurgo konsultacija. Ligoninėje pacientas detaliai ištiriamas ir jam skiriamas intervencinis gydymas. Jei neįmanomas kraujotakos atkūrimas intervenciniu būdu, gali būti paskirti intraveniniai prostaglandinai, sprendžiamas klausimas dėl galūnės amputacijos.
Po rekonstrukcinės operacijos:
• šalinti rizikos veiksnius;
• aspirinas po 75–100 mg 1 k./d. ar klopidogrelis po 75 mg 1 k./d. (galimi kitokie antikoaguliantų deriniai, kuriuos nurodo kraujagyslių chirurgas);
• jei išlikęs protarpinis šlubumas, skiriama ėjimo terapija ir cilostazolas po 100 mg 2 k./d.
Cilostazolas
Kaip matyti iš anksčiau pateiktų gydymo rekomendacijų, cilostazolas užima svarbią vietą gydant protarpinį šlubumą. Lietuvoje ilgai neregistruotas vaistinis preparatas cilostazolas, jau įregistruotas Dilsatan® pavadinimu ir yra prieinamas mūsų pacientams.
Cilostazolas yra fosfodiesterazės III inhibitorius, kuris, slopindamas ciklinio adenozino monofosfato (cAMP) degradaciją, padidina cAMP kiekį įvairiuose audiniuose, įskaitant trombocitus ir kraujagyslių lygiųjų raumenų ląsteles. Todėl pasireiškia antitrombotinis ir kraujagysles plečiantis poveikis, sumažėja plazmos trigliceridų ir padidėja plazmos DTL koncentracija.
Remiantis 2012 metų CHEST (angl. American College of Chest Physicians) (2) rekomendacijomis, esant protarpiniam šlubumui, kurio nesumažina ėjimo terapija (konkrečiai skirtas vaikščiojimas), rekomenduojamas gydymas dezagregantais ir cilostazolu po 100 mg 2 k./d. Be to, skirti pentoksifiliną, kuris Lietuvoje ilgokai vartotas protarpiniam šlubumui gydyti, heparinus ar prostaglandinus nerekomenduojama.
Cilostazolo efektyvus gydomasis poveikis įrodytas 2 dvigubai akluose, atsitiktinės imties, kontroliuojamuose klinikiniuose tyrimuose. Juose tirtas pacientų, sergančių galūnių arterijų ateroskleroze su protarpiniu šlubumu, gydymas cilostazolu po 100 mg 2 k./d. D.L. Dawsono studijoje tirti 698 pacientai, suskirstyti į 3 grupes: 227 pacientai vartojo cilostazolo po 100 mg 2 k./d., 232 – pentoksifilino po 400 mg 3 k./d., 239 – placebo (3). Tirtas klaudikacijos (maksimalus nueitas) atstumas po 4, 8, 12, 16, 20 ir 24 savaičių. Po 24 savaičių klaudikacijos atstumas cilostazolo grupėje vidutiniškai pailgėjo 107 m (54 proc. nuo tyrimo pradžios), tai buvo reikšmingas skirtumas, palyginti su pentoksifilino (prailgėjimas 64 m, P<0,001) ar placebo grupėmis (prailgėjimas 65 m, P<0,001).
Reikšmingas skirtumas išryškėjo jau po 4 savaičių gydymo. Pentoksifilino ir placebo poveikis nesiskyrė.
Kitoje studijoje tirti 238 pacientai, suskirstyti į 2 grupes: 119 tiriamųjų vartojo cilostazolo po 100 mg 2 k./d., 120 – placebo (4). Tirtas klaudikacijos atstumas po 8, 12 ir 16 savaičių. Po 16 savaičių klaudikacijos atstumas cilostazolo grupėje vidutiniškai prailgėjo 96,4 m (29 proc. nuo tyrimo pradžios), tai buvo reikšmingas skirtumas, palyginti su placebo (prailgėjimas 31,4 m, P<0,001) grupe. Įdomu tai, kad po 16 savaičių KŽI pakilo nuo 0,64±0,02 iki 0,70±0,02 cilostazolo ir nuo 0,68±0,02 iki 0,69±0,02 placebo grupėje (P=0,0125). Skiriant gydymą cilostazolu, reikšmingai pagerėjo pacientų gyvenimo kokybė (pagal SF-36, WIQ vertinimo skales).
Apibendrinimas
Cilostazolas (Dilsatan®) skirtas pailginti maksimalų ir be skausmo nueitą atstumą pacientams, sergantiems protarpiniu šlubumu, kuriems ramybėje skausmas nepasireiškia ir nėra periferinių audinių nekrozės požymių (periferinių arterijų ligos pagal Fontaine II stadiją). Vaistas vartojamas antraeiliam gydymui pacientams, kuriems gyvenimo būdo koregavimas (įskaitant rūkymo metimą ir ėjimo terapiją) ir kitos paskirtos intervencijos pakankamai nepagerino jų protarpinio šlubumo simptomų.
Svarbu atminti, kad cilostazolas kontraindikuotinas pacientams, sergantiems sunkiu inkstų, kepenų funkcijos ir staziniu širdies nepakankamumu ar nestabiliąja krūtinės angina. Vaisto negalima skirti su 2 arba daugiau papildomomis trombocitų agregaciją ar kraujo krešėjimą slopinančiomis medžiagomis (daugiau informacijos preparato charakteristikų santraukoje).
Rekomenduojama cilostazolo (Dilsatan®) dozė yra 100 mg 2 k./p. Vaistą patariama išgerti likus 30 min. iki valgio, ryte arba vakare. Po 3 gydymo mėnesių pacientą reikėtų pakartotinai ištirti ir įvertinti gydymo efektyvumą.
Dr. Donatas Inčiūra
Lietuvos sveikatos mokslų universiteto ligoninės Kauno klinikų Širdies, krūtinės ir kraujagyslių chirurgijos klinika

