Epilepsijos priepuolių klasifikacija ir priepuolių imitatoriai. Kaip nepasiklysti diagnozuojant?
Monika Stančiukaitė
Vilniaus universiteto Medicinos fakultetas
Įvadas
Apie 10 proc. žmonių nors kartą gyvenime patiria neprovokuotą traukulių epizodą, tačiau vienas epizodas dar nereiškia, kad sergama epilepsija. Epilepsija nustatoma pacientui, kuriam yra įvykęs epilepsijos priepuolis ir kurio galvos smegenys dėl tam tikrų priežasčių pasižymi patologiniu ir ilgalaikiu polinkiu kilti pakartotiniams epilepsijos priepuoliams. Epilepsija yra susijusi su stigma ir psichologiniais, socialiniais, kognityviniais ir ekonominiais padariniais.
Per pastaruosius dešimtmečius požiūris į epilepsija sergančius pacientus pasikeitė, tačiau neretai susiduriama su šios ligos baime tiek tarp medikų, tiek ir tarp visuomenės. Dažnai pastebimas šeimos gydytojų žinių trūkumas apie epilepsijos klasifikavimą, tyrimus, priepuolių valdymą. Norint pagerinti epilepsija sergančių asmenų gyvenimo kokybę, reikia plačiau skleisti informaciją apie šią ligą. Straipsnyje pateikiama informacija apie epilepsijos priepuolių klasifikaciją ir būkles, galinčias imituoti epilepsijos priepuolius. Tai turėtų padėti aiškiau suprasti ir diagnozuoti šią ligą.
Apibrėžimas
2005 metais sukurtas teorinis apibrėžimas epilepsiją įvardijo kaip galvos smegenų sutrikimą, kuriam būdingas ilgalaikis polinkis kilti epilepsijos priepuoliams. Ilgalaikis polinkis kilti epilepsijos priepuoliams nustatomas pasireiškus 2 epilepsijos priepuoliams, kai laiko tarpas tarp jų daugiau nei 24 val. (1). Epilepsijos priepuolis – tai trumpalaikiai simptomai ar požymiai, pasireiškiantys dėl nenormalaus perdėto ar sinchroniško galvos smegenų neuronų aktyvumo.
Tarptautinė lyga prieš epilepsiją (angl. International League Against Epilepsy – ILAE) patvirtino, kad epilepsija būtų laikoma galvos smegenų liga, atitinkanti bent vieną iš paminėtų sąlygų:
1) mažiausiai 2 neprovokuoti (ar refleksiniai) priepuoliai, kai laiko tarpas tarp jų yra daugiau nei 24 val.;
2) vienas neprovokuotas (ar refleksinis) priepuolis, kai pakartotinių priepuolių tikimybė per ateinančius 10 metų yra tokia pat kaip po 2 neprovokuotų priepuolių (mažiausiai 60 proc.);
3) epilepsijos sindromo diagnozė (2).
Po vieno neprovokuoto priepuolio pasikartojimo rizika kitam priepuoliui išsivystyti yra 40–52 proc. (3). Įvykus 2 neprovokuotiems priepuoliams, jų pasikartojimo rizika per ateinančius 4 metus siekia 73 proc. (4).
Refleksiniai priepuoliai (pvz., kaip atsakas į fotostimuliaciją) yra provokuoti priepuoliai, kurie turėtų būti laikomi epilepsija. Nors priepuoliai yra provokuoti, polinkis pakartotinai reaguoti į stimulus priepuoliu atitinka teorinį epilepsijos apibrėžimą. Priepuoliai po sumušimo, karščiavimo ar alkoholio nutraukimo metu galėtų būti provokuotų priepuolių, kurie neturėtų būti laikomi epilepsija, pavyzdžiai (6).
Antro apibrėžimo punkto tikslas yra apimti situacijas, kai kurie gydytojai ir ekspertai epileptologai pacientus vertina kaip sergančius epilepsija, net ir įvykus tik vienam neprovokuotam priepuoliui, nes egzistuoja itin didelė priepuolių pasikartojimo rizika. Vienas neprovokuotas priepuolis gali pasireikšti pacientui, prieš tai turėjusiam galvos smegenų pažeidimą, tokį kaip galvos smegenų infarktas, centrinės nervų sistemos (CNS) infekcija ar trauma. Pacientams, patyrusiems tokius smegenų pažeidimus, antro neprovokuoto priepuolio rizika yra panaši į kartotinių priepuolių riziką po 2 neprovokuotų priepuolių (5). Tokių atvejų pavyzdžiai galėtų būti pacientai, kuriuos 1 priepuolis ištiko praėjus bent mėnesiui po galvos smegenų infarkto (5), ar vaikai, kuriems pasireiškė 1 priepuolis, tačiau kartu yra aiški struktūrinė ar kitokia priežastis, registruojamas epilepsiforminis aktyvumas encefalografu (EEG) (7).
Priepuoliai, pasireiškę per 24 val. vienas nuo kito, pasižymi tokia pat rizika tolesniems priepuoliams, kaip ir vienas priepuolis, todėl neprovokuoti priepuoliai, pasireiškę per 24 val. vienas nuo kito, vertinant pasikartojimo riziką, gali būti laikomi vienu neprovokuotu priepuoliu (8).
Kuo ilgesnis laiko tarpas yra praėjęs nuo paskutinio priepuolio, tuo mažesnė jo pasikartojimo rizika (9). Epilepsija laikoma atsitraukusia asmenims, kurie sirgo nuo amžiaus priklausomos epilepsijos sindromu ir kurie šiuo metu yra vyresni, nei pasireiškimo amžius, taip pat tiems, kuriems priepuoliai nesikartoja mažiausiai 10 metų, iš kurių mažiausiai 5 pastaruosius metus pacientas nevartoja vaistų nuo epilepsijos. Jei epilepsija yra atsitraukusi, tai nurodo, kad šiuo metu asmuo epilepsija neserga, tačiau nėra garantijos, kad ji niekada nebepasireikš (2).
Klasifikacija
Įvairių priepuolių aprašymų literatūroje esama nuo Hipokrato laikų. Gastautas pasiūlė klasifikaciją dar 1964 metais (10, 11). Yra keli pamatiniai principai, kuriais remiantis klasifikuojami priepuoliai. Vieni priepuoliai specifiški tik tam tikro amžiaus pacientams ir priklauso nuo smegenų subrendimo. Ankstesnės klasifikacijos rėmėsi anatominiu principu. Priepuoliai buvo skirstomi į smilkininius, kaktinius, momeninius, pakaušinius, tarpinių smegenų ir smegenų kamieno. Šiuolaikiniai tyrimai pakeitė požiūrį į priepuolių patofiziologinius mechanizmus ir parodė, kad epilepsija yra neuroninių tinklelių liga, ne vien tik vietinės smegenų anatominės anomalijos simptomas (12).
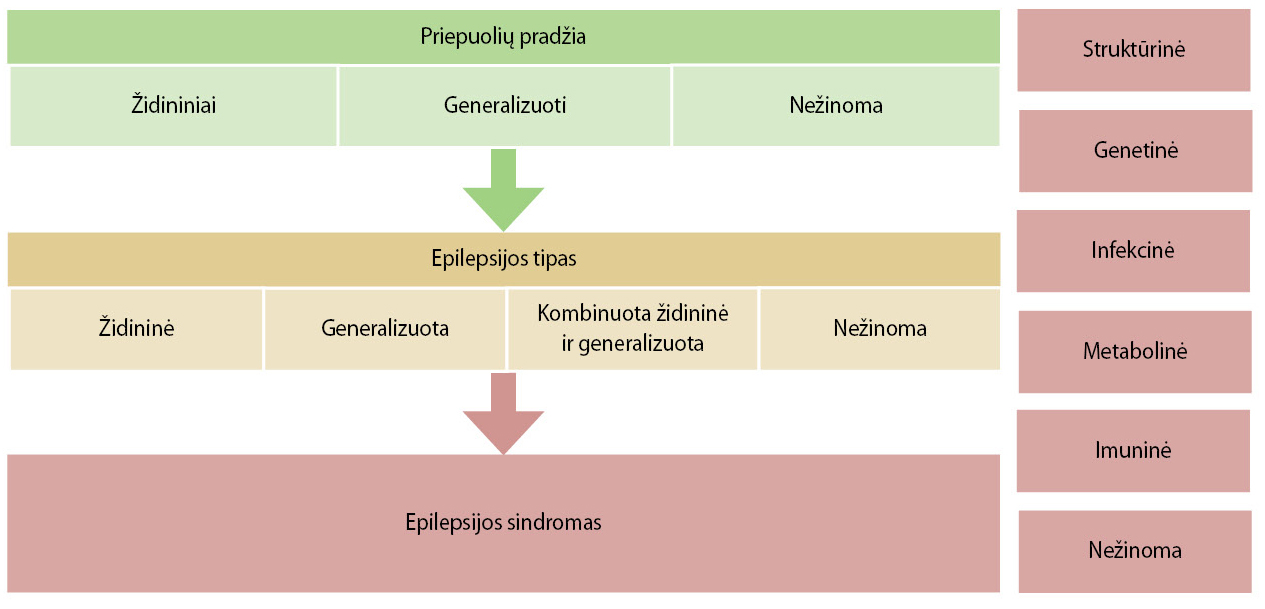
ILAE 2017 metais parengė naują darbinę epilepsijos priepuolių klasifikaciją. Naujoje klasifikacijoje priepuoliai skirstomi į židininius, generalizuotus ir nežinomos pradžios, toliau kiekvieną kategoriją skirstant į motorinius, nemotorinius, taip pat su ar be sąmonės sutrikimo (1 lentelė).
Židininių priepuolių metu išlikęs suvokimas rodo, kad asmuo suvokia save ir aplinką, net ir būdamas nejudrus. Židininis priepuolis be suvokimo sutrikimo atitinka ankstesnį terminą paprastasis dalinis priepuolis, o židininis priepuolis su suvokimo sutrikimu sutampa su ankstesniu terminu dalinis kompleksinis priepuolis, ir sutrikęs suvokimas bet kuriuo priepuolio metu jį paverčia židininiu priepuoliu su suvokimo sutrikimu. Židininiai priepuoliai su ir be suvokimo sutrikimo toliau pasirinktinai gali būti skirstomi pagal vieną motorinės pradžios ar nemotorinės pradžios simptomų, atspindinčių pirmą pastebimą priepuolio simptomą. Kalbant apie atoninius priepuolius ir epilepsinius spazmus, suvokimas dažniausiai nenurodomas. Kognityviniai priepuoliai rodo sutrikusius kalbos ar kitus kognityvinius domenus ar teigiamus bruožus, tokius kaip déjà vu, haliucinacijos, iliuzijos, suvokimo iškraipymai. Emociniai priepuoliai apima nerimą, baimę, džiaugsmą, kitas emocijas ar afektą be subjektyvių emocijų. Absansas tampa atipinis dėl lėtos pradžios ar pasibaigimo arba ryškių tonuso pakitimų, paremiamas atipinių, lėtų generalizuotų pikas–banga iškrūvių EEG. Priepuolis gali būti neklasifikuojamas dėl informacijos stokos ar negalėjimo priskirti kitoms kategorijoms (13).
Diagnozavus traukulių tipą, kitas žingsnis yra diagnozuoti epilepsijos rūšį (1 pav.). Naujoji epilepsijos klasifikacija buvo pristatyta 2017 metais (14). Trečioji epilepsijos klasifikacijos pakopa yra epilepsijos sindromas, kai galima nustatyti specifinį sindromą. Naujoji klasifikacija apima etiologiją, kuri dažnai yra labai svarbi ir turi didelę reikšmę renkantis gydymą.
Etiologija
Nuo to momento, kai pacientas kreipiasi dėl pirmą kartą įvykusių traukulių, gydytojas turi apsvarstyti galimą jų etiologiją. Pirmiausia turi būti atliekamas neurovizualinis tyrimas, idealiu atveju – magnetinio rezonanso tomografija (MRT). Klinicistui tai leidžia nuspręsti, ar epilepsija yra struktūrinės etiologijos.
Struktūrinė etiologija
Dėl struktūrinių galvos smegenų anomalijų yra padidėjusi rizika pasireikšti traukuliams (15). Galimos įgytosios (pvz., insultas, trauma, infekcija) arba įgimtosios struktūrinės anomalijos (pvz., galvos smegenų žievės vystymosi sutrikimai). Žinoma keletas epilepsijos sąsajų su tam tikra smegenų anomalija, pavyzdžiui, temporalinės skilties traukuliai yra susiję su hipokampo skleroze. Esant tam tikroms anomalijoms ir prastam atsakui į vaistus nuo epilepsijos (VNE), turėtų būti svarstomas operacinis struktūrinės anomalijos gydymas. Tam tikrais atvejais traukulių priežastis gali būti tiek struktūrinė, tiek genetinė patologija (pvz., tuberozinė sklerozė).
Genetinė etiologija
Genetinės etiologijos traukuliai pasireiškia tiesiogiai dėl žinomos ar numanomos genetinės mutacijos. Molekulinė genetika leidžia nustatyti matacijas daugelyje su epilepsija susijusių genų. Dauguma mutacijų įvyksta de novo, kita dalis yra paveldima.
Infekcinė etiologija
Infekcinė epilepsijos kilmė yra dažniausia pasaulyje (16). Infekcinės etiologijos priepuoliai kyla dėl žinomos infekcijos (meningitas, encefalitas). Dažniausios tam tikruose pasaulio regionuose infekcijos yra neurocisticerkozė, tuberkuliozė, ŽIV, maliarija, poūmis sklerozuojantis panencefalitas, galvos smegenų toksoplazmozė, įgimtosios infekcijos tokios, kaip zikos virusas, citomegalovirusas. Infekcinės kilmės epilepsija gali išsivystyti ne tik sergant ūmine liga, bet ir praėjus tam tikram laikui nuo persirgimo (pvz., persirgus virusiniu encefalitu).
Metabolinė etiologija
Metabolinės kilmės epilepsijos priepuoliai kyla dėl žinomo ar numanomo metabolinio sutrikimo. Metabolinės priežastys gali būti porfirija, aminoacidopatijos, nuo piridoksino priklausomi traukuliai, gliukozės transporterių deficitas ir pan. Daugeliu atvejų metabolinį sutrikimą lemia genetinis defektas. Nustatyti specifinį metabolinį sutrikimą, kuris lemia epilepsiją, svarbu dėl specifinio gydymo ir galimos neigiamos įtakos intelektui (14).
Imuninė etiologija
Imuninės etiologijos epilepsija kyla dėl imuninės sistemos sutrikimo, pasireiškiančio traukuliais. Imuninės epilepsijos etiologija nustatyta palyginti neseniai (16). Imuninė etiologija gali būti suprantama kaip autoimuninio proceso sukeliamas CNS uždegimas (autoimuninis encefalitas).
Nežinomos etiologijos
Vis dar išlieka dalis pacientų, kurių epilepsijos priežastis išlieka neaiški.
Epilepsijos imitatoriai
Yra keletas būklių, kurių metu pasikartoja paroksizminiai įvykiai, galintys imituoti ir būti klaidingai diagnozuojami kaip epilepsija.
Sinkopė ir anoksiniai priepuoliai
Sinkopė (alpimas) apibūdina trumpalaikį sąmonės netekimą, kuris įvyksta staiga sumažėjus smegenų kraujotakai ir deguonies tiekimui (18). Sinkopė gali pasireikšti visais amžiaus tarpsniais, tačiau kūdikiams, mažiems vaikams būdingesni anoksiniai priepuoliai. Išsamiai surinkta anamnezė padeda nustatyti priežastį ir atskirti sinkopę nuo epilepsijos. Ankstyvieji sinkopės simptomai yra neryškus matymas, regėjimo praradimas, skambėjimas ausyse, galvos svaigimas, gali pasireikšti patologiniai ir autonominiai simptomai (pvz., paraudimas, prakaitavimas, šilumos jausmas, pykinimas ir diskomfortas pilve). Sustingimas ar mioklonijos vyksta apie 50 proc. sinkopių atvejų. Šie judesiai trumpesni nei epilepsiniai traukuliai ir dažniau neritmiški. Po epizodo sumišimas paprastai būna labai trumpas, o ilgesnis nei 10 min. sumišimas rodo epilepsijos priepuolį (17).
Refleksiniai anoksiniai priepuoliai arba refleksinė asistolinė sinkopė pasireiškia nuo ankstyvos kūdikystės, praeina sulaukus ikimokyklinio amžiaus arba išsivysto į vazovagalinę sinkopę. Tokiais atvejais nemalonus, paprastai staigus dirgiklis (pvz., smūgis į galvą, įpjovimas ar įbrėžimas) sukelia vazodilataciją ir sulėtina širdies ritmą (18). Anoksinis priepuolis gali būti kartu su toniniais ir kloniniais judesiais ar be jų. Tiek sinkopė, tiek anoksinis priepuolis įvyksta ne dėl epilepsijos iškrovos smegenyse.
Neurogeninės sinkopės priežastis gali būti Chiari malformacija. Esant šiam vystymosi sutrikimui, stiprus kosulys ar stanginimas gali sukelti laikiną sąmonės netekimą, kai, padidėjus intrakranijiniam spaudimui, smegenų išvarža suspaudžia arterijas ir galvinius nervus (IX, X).
Svarbu atpažinti ilgąjį QT ir kardiogeninę sinkopę, nes šios būklės pavojingos gyvybei. Ilgojo QT sindromo metu skilvelinė tachiartimija gali kilti savaime arba ją gali sukelti išgąstis, fizinis krūvis, panardinimas į vandenį. Sinkopė miego metu, sinkopės šeiminė anamnezė, ankstyvos mirties anamnezė šeimoje turėtų kelti kardiogeninės sinkopės įtarimą (19).
Elgesio, psichologiniai ir psichiatriniai sutrikimai
Užsisvajojimai dažnai pasitaiko vaikystėje ir yra neteisingai diagnozuojami kaip absansų priepuoliai. Užsisvajojimai gali būti nutraukiami pakvietus vaiką ar garsiai suplojus, o absansų metu pacientas į kvietimą nereaguoja.
Psichogeniniai priepuoliai primena epilepsijos priepuolius, tačiau neturi jokių elektrofiziologinių koreliacijų ar klinikinių duomenų apie epilepsiją. Neepilepsinių priepuolių etiologija yra nevienalytė, nes skirtingi asmenys turi skirtingą polinkį ir skatinantį veiksnį. Į traukulius panašus įvykis gali apimti judesius ir suvokimo sutrikimą, gali imituoti židininius motorinius priepuolius. Savybės, skiriančios šias atakas nuo epilepsinių traukulių, yra proksimalinių judesių dominavimas, kintantis trūkčiojimo greitis ir kryptis, horizontalūs galvos judesiai, verksmas įvykio metu ar po jo, akių užmerkimas, priešinimasis pasyviam akių atmerkimui (20). Norint nustatyti diagnozę, paprastai reikalingas EEG stebėjimas ir psichiatrinis ištyrimas (21).
Savęs stimuliavimas, stereotipijos, isterijos priepuoliai, panikos atakos, haliucinacijos sergant psichikos ligomis gali imituoti epilepsiją (19). Norint teisingai nustatyti diagnozę, svarbus detalus priepuolio anamnezės surinkimas ir EEG.
Su miegu susijusios būklės
Gerybinės mioklonijos miego pradžioje yra normali būklė, pasireiškianti užmigimo pradžioje ir kartais klaidingai painiojama su mioklonine epilepsija.
Parasomnijos yra dažnos ir gali būti laikomos įprasto miego dalimi, nebent toks elgesys kelia nerimą. Parasomnijų gali būti įvairių – nuo sėdėjimo lovoje ir kalbėjimo iki vaikščiojimo, garsaus kalbėjimo, rėkimo ir pan. Šie įvykiai gali būti klaidingai diagnozuojami kaip temporalinės skilties priepuoliai. Šeimos anmnezė dažnai rodo genetinį polinkį (22).
Periodiniai kojų judesiai miegant gali būti susiję su neramių kojų sindromu. Būdingas pasikartojantis kojų pirštų, kelių ir klubų lenkimas, kartais – viršutinių galūnių. Stiprūs kojų trūkčiojimai gali būti klaidingai diagnozuojami kaip miokloninė epilepsija.
Narkolepsija-katapleksija yra visą gyvenimą trunkantis neurologinis miego būsenos ribų kontrolės sutrikimas, kai skirtumai tarp miego būsenų, ypač REM miego, ir pabudimo yra neryškūs. Katapleksija apima staigią fiziologinę REM atoniją, susijusią su stipriomis emocijomis, ypač juoku. Tai gali sukelti galvos linkimą, veido bruožų sumažėjimą, kelių linkimą ir griuvimus. Žmogus išlieka sąmoningas, nors akys gali būti užmerktos (19).
Paroksizminiai judesių sutrikimai
Tikai yra nevalingi, staigūs, greiti, pasikartojantys, neritmiški, nesudėtingi, paprasti ar sudėtingi judesiai ar vokalizacijos. Paprastai judesiai apima vieną raumenį ar raumenų grupę (įskaitant akių raumenis), todėl gali būti palaikyti miokloniniais traukuliais. Kompleksinis motorinis tikas apima paprastų veiksmų grupę arba suderintą judesių seką, kuri gali būti neteisingai diagnozuota kaip židininiai priepuoliai be suvokimo sutrikimo (23). Noras atlikti tiką ir galimybė tam tikru laiku jį nuslopinti yra svarbūs aspektai diferencijuojant ligą.
Su migrena susiję sutrikimai
Gerybinis paroksizminis tortikolis laikomas migrenos variantu kūdikystėje ir ankstyvoje vaikystėje. Kūdikiui gali pasireikšti blyškumas, vėmimas, jis gali atrodyti sunerimęs. Vyresniems vaikams gali pasireikšti ataksija.
Gerybinis paroksizminis vertigo yra laikomas migrenos variantu vaikystėje. Jam būdinga subjektyvi patirtis, kurią apibūdina vaikas. Vaikai gali nerimauti ir nustoti judėti, laikyti suaugusįjį ar atsigulti. Epizodai trunka keletą minučių, rečiau – kelias valandas. Kartu gali pasireikšti vėmimas ir nistagmas. Priepuoliai gali imituoti židininius traukulius.
Ciklinio vėmimo epizodai gali būti painiojami su židininiais epilepsijos priepuoliais, tačiau ciklinio vėmimo metu suvokimas išlieka, priepuoliai yra ilgesni (19).
Įvairūs įvykiai
Gerybinis kūdikių mioklonusas ir drebėjimo priepuoliai yra gerybiniai ir praeina savaime. Šie priepuoliai prasideda kūdikiams nuo 4 mėnesių amžiaus ir gali tęstis iki 6–7 metų. Priepuoliai gali būti labai dažni ir trukti kelias sekundes. Priepuolius gali sukelti tam tikra veikla (pvz., maitinimas), galvos judesiai ar tam tikros užduotys. Įvykiai nesukelia vaikui streso ir jie grįžta prie ankstesnės veiklos. Jie gali būti neteisingai diagnozuoti kaip miokloniniai traukuliai ar epilepsijos spazmai.
Sandiferio sindromas pasireiškia mažiems vaikams, sergantiems virškinimo trakto refliuksu (kartu su vėmimu ar be jo). Paroksizmas dažnai pastebimi maitinant arba po maitinimo. Paprastai tai yra nugaros iškrypimas, galvos pasukimas ar pakreipimas. Nugaros iškrypimas, sukelta maitinant ar po jo, yra pagrindiniai bruožai, skiriantys šį sutrikimą nuo epilepsijos priepuolių.
Neepilepsiniai galvos linkimai išsivysto kūdikiams ir gali imituoti epilepsijos spazmus ar atoninius traukulius. Kūdikiai paprastai patiria daugiau nei 100 galvos linkimų per dieną, kurie gali būti stiprūs ir pasireikšti serijomis (sukelti galvos plakimą). Kaklo sulenkimas ir galvos pakilimas vyksta tuo pačiu greičiu, skirtingai nuo epilepsijos priepuolio. Prasidėjus šiems paroksizmams, kūdikių raida nesutrinka (19).
Apibendrinimas
Epilepsija – tai galvos smegenų liga, atitinkanti bent vieną iš nurodytų sąlygų:
• mažiausiai 2 neprovokuoti (ar refleksiniai) priepuoliai, kai laiko tarpas tarp jų yra ilgesnis nei 24 val.;
• 1 neprovokuotas (ar refleksinis) priepuolis, kai pakartotinių priepuolių tikimybė per ateinančius 10 metų yra tokia pat kaip po 2 neprovokuotų priepuolių (mažiausiai 60 proc.);
• epilepsijos sindromo diagnozė.
Tinkamai surinkta anamnezė leidžia tiksliai apibūdinti priepuolį ir diferencijuoti epilepsijos priepuolį nuo kitų sutrikimų. Laiku ir tinkamai nustatyta diagnozė ir etiologija gali padėti pacientui įveikti su diagnoze susijusias baimes, stigmas ir psichoemocines problemas, o kūdikiams ir mažiems vaikams pagerinti raidą, sustabdyti raidos regresavimą.
Vis dažniau kalbama, kad daugelis epilepsijos atvejų yra susiję su gretutinėmis ligomis, tokiomis kaip mokymosi, psichologinės, elgesio problemos. Gretutinių problemų sunkumas įvairus – nuo subtilių mokymosi sunkumų iki intelekto ar psichikos sutrikimų (autizmo spektro sutrikimai, depresija), psichosocialinių problemų. Sergantiesiems sunkios formos epilepsija gali būti stebimas motorikos sutrikimas (cerebrinis paralyžius, sutrikusi eisena, judėjimas, skoliozė), miego, virškinimo sistemos sutrikimai. Nustačius diagnozę, svarbu įvertinti gretutines ligas, kad būtų galima kuo anksčiau pradėti teikti reikiamą pagalbą.
1 lentelė. TLPE 2017 metų priepuolių klasifikacija
| Židininės pradžios | Generalizuotos pradžios | Nežinomos pradžios | |
| Be suvokimo sutrikimo | Su suvokimo sutrikimu | Motoriniai Toniniai ir kloniniai Kloniniai Toniniai Miokloniniai Miokloniniai, toniniai ir kloniniai Nemotoriniai (absansai) Tipiniai Atipiniai Miokloniniai Akių vokų mioklonijos |
Motoriniai Toniniai ir kloniniai Epilepsiniai spazmai Nemotoriniai Veiklos sustojimas |
| Motorinės pradžios Automatizmai Atoniniai Kloniniai Epilepsiniai spazmai Hiperkinetiniai Miokloniniai Toniniai Nemotorinės pradžios Autoniminiai Veiklos sustojimas Kognityviniai Emociniai Sensoriniai |
|||
| Židininiai, išplintantys į abipusius toninius ir kloninius traukulius | Neklasifikuojami (dėl informacijos stokos ar negalėjimo priskirti kitoms kategorijoms) | ||
1 pav. Epilepsijos klasifikacija (14)
Leidinys "Internistas" Nr. 3 2020 m.
LITERATŪRA
1. Fisher RS, et al. Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE). Epilepsia 2005; 46:470–472.
2. Fisher RS, et al. A practical clinical definition of epilepsy. Epilepsia 2014; 55(4):475–482.
3. Berg AT, Shinnar S. The risk of seizure recurrence following a first unprovoked seizure: a quantitative review. Neurology 1991; 41:965–972.
4. Hauser WA, et al. Risk of recurrent seizures after two unprovoked seizures. N Engl J Med. 1998; 338(7):429-34.
5. Hesdorffer DC, et al. Is a first acute symptomatic seizure epilepsy? Mortality and risk for recurrent seizure. Epilepsia 2009; 50:1102–1108.
6. Harding G. The reflex epilepsies with emphasis on photosensitive epilepsy. Suppl Clin Neurophysiol 2004; 57:433–438.
7. Stroink H, et al. The first unprovoked, untreated seizure in childhood: a hospital based study of the accuracy of the diagnosis, rate of recurrence, and long term outcome after recurrence. Dutch study of epilepsy in childhood. J Neurol Neurosurg Psychiatry 1998; 64:595–600.
8. Neligan A, et al. The epidemiology of the epilepsies. Handb Clin Neurol 2012; 107:113–133.
9. Hart YM, et al. National General Practice Study of Epilepsy: recurrence after a first seizure. Lancet 1990; 336:1271–1274.
10. Gastaut H, et al. A proposed international classification of epileptic seizures. Epilepsia, 1964; 5, 297–306.
11. Gastaut H. Classification of the epilepsies. Proposal for an international classification. Epilepsia, 1969; 10(Suppl.), 14–21.
12. Blumenfeld H. What is a seizure network? Long-range network conse-quences of focal seizures. Adv Exp Med Biol, 2014; 813, 63–70.
13. Fisher RS, et al. Operational classification of seizure types by the International League Against Epilepsy: Position Paper of the ILAE Commission for Classification and Terminology. Epilepsia 2017; 58(4):522–530.
14. Scheffer IE, et al. ILAE classification of the epilepsies: Position paper of the ILAE Commission for Classification and Terminology Epilepsia, 2017; 58(4):512–521.
15. Berg AT, et al. Revised terminology and concepts for organization of seizures and epilepsies: report of the ILAE Commission on Classification and Terminology, 2005–2009. Epilepsia 2010;51:676–685.
16. Vezzani A, et al. Infections, inflammation and epilepsy. Acta Neuropathol 2016;131:211–234.
17. Lempert T. Recognizing syncope: pitfalls and surprises. J R Soc Med 1996; 89:372–5.
18. Moya A, et al. Guidelines for the diagnosis and management of syncope (version 2009). The Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC). Eur Heart J 2009;30:2631–71.
19. https://www.epilepsydiagnosis.org/epilepsy-imitators.html.
20. Reuber M, et al. Psychogenic nonepileptic seizure manifestations reported by patients and witnesses. Epilepsia 2011;52:2028–35.
21. Duncan R. Psychogenic nonepileptic seizures: diagnosis and initial management. Expert Rev Neurother 2010; 10:1803–9.
22. Louis EK. Sleep and Epilepsy: Strange Bedfellows No More. Minerva Pneumol. 2011 Sep; 50(3): 159–176.
23. Sethi NK, et al. Myoclonic epilepsy masquerading as a tic disorder. Clin Neurol Neurosurg. 2007; 109(6):509-11.

