Ascitas: pagrindinės priežastys ir gydymo taktikos parinkimas
Gyd. Sandra Strainienė
Vilniaus universiteto ligoninės Santaros klinikų Hepatologijos, gastroenterologijos ir dietologijos centras
Įvadas
Ascitas – tai patologinis skysčio susikaupimas pilvaplėvės ertmėje, išsivystantis dėl padidėjusio pilvaplėvės pralaidumo, mažo plazmos koloidinio ir osmosinio slėgio, limfinių latakų obstrukcijos ir kitų veiksnių. Dažniausios ascito priežastys yra kepenų cirozė, piktybiniai navikai, širdies ligos, tuberkuliozė, dializė ir kasos ligos (1, 2). Pagal baltymo kiekį ascitas gali būti portinės ir neportinės kilmės. Taip pat skiriamas serozinis, hemoraginis, chiliozinis, pankreatinis, karcinomatozinis ir kitos kilmės ascitas.
Ascito pablogina pacientų gyvenimo kokybę ir prognozę. Sergant kepenų ciroze (KC), mirtingumas per 2 metus nuo pirmojo ascito epizodo siekia 50 proc. (2, 3), išsivysčius piktybinės kilmės ascitui (dėl pilvaplėvės karcinomatozės), potenciali vidutinė gyvenimo trukmė yra 20 savaičių (4). Norint sėkmingai gydyti ascitą, svarbu tiksliai nustatyti jo kilmę ir pobūdį.
Šiame straipsnyje aptarsime dažniausias ascito priežastis ir jo gydymo taktiką pagal naujausias 2018 metų Europos kepenų ligų asociacijos (angl. European Association for the Study of the Liver) gaires (2).
Etiologija ir klasifikacija
Dažniausia ascito priežastis yra kepenų cirozė (81 proc.), toliau dažnio mažėjimo tvarka rikiuojasi onkologinės ligos (10 proc.), širdies ligos (3 proc.), tuberkuliozė (2 proc.), dializė (1 proc.), kasos ligos (1 proc.); likusius 2 proc. lemia kitos priežastys (1). Per 10 metų po kepenų cirozės diagnozės nustatymo maždaug 60 proc. pacientų išsivysto ascitas (2, 5).
Bet kokios kilmės ascitas pasireiškia šiais simptomais:
• padidėjusi pilvo apimtis (veržia drabužiai, nebesusijuosia diržas);
• staigus svorio priaugimas (svoris dėl ascito padidėja per kelias savaites, o dėl nutukimo auga pamažu (mėnesius ar metus);
• pasunkėjęs kvėpavimas;
• greitas sotumo jausmas;
• difuzinis pilvo skausmas, tempimas.
Pagal sunkumą ascitas skirstomas į paprastąjį (nekomplikuotą), refrakterinį ir spontaninį bakterinį peritonitą (SBP) (2, 5). Ascitas laikomas nekomplikuotu, kai nėra infekcijos, refrakteriškumo ir hepatorenalinio sindromo (2).
Paprastojo ascito kriterijai:
• pilvo ertmėje vidutinis skysčio kiekis;
• nėra elektrolitų pusiausvyros sutrikimo (Na >130 mmol/l, K >3,7 mmol/l);
• nėra hipoalbuminemijos;
• nėra hepatinės encefalopatijos;
• nėra inkstų funkcijos sutrikimo.
Pagal Tarptautinio ascito klubo pasiūlytą klasifikaciją (5), ascitas skirstomas į 3 laipsnius (1 lentelė). Ascitas, kuris pasikartoja mažiausiai 3 kartus per pastaruosius 12 mėnesių, nepaisant druskos ribojimo ir adekvačių diuretikų dozių, vadinamas recidyvuojančiu (2, 6).
1 lentelė. Ascito laipsniai pagal Tarptautinio ascito klubo pasiūlytą klasifikaciją (5, 7)
| Ascito laipsnis | Apibūdinimas |
| I laipsnis | Nedidelis ascitas, nustatomas tik ultragarsiniu tyrimu |
| II laipsnis | Vidutinis kiekis ascito, aiškiai matomas pagal saikingai padidėjusią pilvo apimtį |
| III laipsnis | Didelis ar masyvus ascito kiekis, labai padidėjusi pilvo apimtis |
Refrakterinis ascitas gali būti dviejų tipų (5–7):
• diuretikams atsparus (angl. diuretic-resistant) ascitas – tai ascitas, kuris nesumažėja arba nepakankamai sumažėja arba greitai recidyvuoja nepaisant adekvataus gydymo: natrio kiekio ribojimo maiste ir intensyvaus gydymo diuretikais (400 mg spironolaktono + 160 mg furosemido ar atitinkamomis kitų diuretikų dozėmis) ne trumpiau kaip savaitę (5, 8);
• diuretikais sunkiai gydomas ascitas dėl jų netoleravimo (angl. diuretic intractable) – kai dėl nepageidaujamų reiškinių (inkstų funkcijos nepakankamumo, hiper- ar hipokalemijos, hiponatremijos ar hepatinės encefalopatijos, invalidizuojančių raumenų spazmų) ar kitų komplikacijų negalima skirti adekvačių diuretikų dozių.
Diagnostika
Ascitas ir jo priežastys diagnozuojami remiantis anamneze, fiziniu ištyrimu, ultragarsiniu pilvo tyrimu, laboratoriniais tyrimais (kepenų fermentai, ureminiai rodikliai, elektrolitai, albuminas) bei ascito citologiniu ir biocheminiu tyrimu (2, 5).
Dažnai ascito priežastį galima nustatyti detaliai įvertinus anamnezę (alkoholio vartojimas, kepenų ligos, virusiniai hepatitai, šeiminė anamnezė, nealkoholinis steatohepatitas, onkologinės ligos) ir apžiūros duomenis (delnų eritema, teleangiektazijos, pilvo sienos veninės kolateralės, gelta, raumenų sunykimas). Apžiūros, apčiuopos ir perkusijos tikslumas tiriant ascitą priklauso nuo esamo skysčio kiekio, tyrimo technikos ir klinikinių radinių (nutukimas gali sunkinti diagnostiką). Apžiūros metu galima nustatyti ascitą, kai jo ne mažiau kaip 1,5 l. Perkutuojant nustatomos besikeičiančios duslumo ribos, keičiant paciento padėtį (angl. shifting dullness) ir bangos efektas (angl. fluid wave) – stumtelėjus pilvo šoną sukeliamos skysčio bangos sklidimo efektas jaučiamas priešingame pilvo šone. Ultragarsiniu tyrimu nustatomas >100 ml skysčio kiekis pilvaplėvės ertmėje.
Diagnostinė paracentezė
Diagnostinė paracentezė ir ascitinio skysčio citologinis ir biocheminis ištyrimas būtinas visiems pacientams, kuriems pirmą kartą išsivystė II–III laipsnio ascitas. Diagnostinė paracentezė atliekama visada, kai pablogėja sergančiojo kepenų ciroze su ascitu būklė (staigiai padidėja pilvo apimtis, naujai išsivysto ar pablogėja hepatinė encefalopatija, pablogėja inkstų funkcija, atsiranda karščiavimas), siekiant atmesti SBP diagnozę (2).
Pagrindiniai klausimai, į kuriuos tikimės gauti atsakymą atlikę ascito diagnostinę punkciją, yra:
• ar skystis užkrėstas;
• ar yra portinė hipertenzija.
Rutininiai ascito tyrimai yra makroskopinis įvertinimas (skaidrus, drumstas, hemoraginis, chiliozinis), citologinis ir biocheminis ištyrimas bei serumo – ascito albuminų gradiento (SAAG) – vertinimas. Papildomai galima atlikti mikrobiologinį tyrimą, tyrimus dėl tuberkuliozės ir imunoblotą.
Atliekant citologinį tyrimą, vertinamas bendras leukocitų, neutrofilų, limfocitų, monocitų, eritrocitų, eozinofilų, bazofilų, atipinių ląstelių skaičius. >250 neu/µl (0,25×109/l) rodo esamą SBP. Eritrocitų koncentracija cirozinės kilmės ascite dažniausiai yra 50 000 ląst./µl) nustatomas apie 2 proc. ciroze sergančių asmenų (7). Įtariant SBP, atliekamas ascito skysčio pasėlis į kraujo terpes (imama po 10 ml ascito). Ascito citologija padeda nustatyti piktybinės kilmės ascitą 60–90 proc. tikslumu, ypač jei tiriamas didesnis ascito kiekis (keli šimtai mililitrų) ir atliekamas imunoblotas (1, 7).
Biocheminiame ascito tyrime rutiniškai vertinama albumino, gliukozės, pankreatinės amilazės ir cholesterolio koncentracija. Esant reikalui, atliekami ir kiti papildomi tyrimai (2 lentelė) (5, 7). Nustačius rudos spalvos ascitą, reikia ištirti bilirubino koncentraciją ascite. Jei bilirubino koncentracija ascite didesnė nei serume, galima įtarti perforavusią tulžies pūslę ar dvylikapirštę žarną (1). Įtariant tuberkuliozinį ascitą, atliekamas polimerazių grandininės reakcijos (PGR) tyrimas ir pasėlis dėl mikobakterijų (2).
2 lentelė. Biocheminiai ascito tyrimai ir jų klinikinė reikšmė (1)
| Tyrimas | Klinikinė reikšmė |
| ↑ Gliukozės koncentracija >2,8 mmol/l | Onkologinės ligos, infekcija, žarnų perforacija |
| ↑ α-amilazė >1 000 U/l | Pankreatinis ascitas, žarnų perforacija, chiliozinis ascitas |
| ↑ Trigliceridai >2,26 mmol/l | Chiliozinis ascitas |
| ↑ Laktatdehidrogenazė | Onkologinės ligos, žarnų perforacija, spontaninis bakterinis peritonitas |
| ↑ Bilirubinas | Žarnų ar biliarinio trakto perforacija |
| ↑ BNP | Širdies nepakankamumas |
| ↑ Cholesterolis | Onkologinės ligos |
| Albuminas | SAAG įvertinti |
Vertinant SAAG (skirtumą tarp serumo albumino ir ascito albumino koncentracijos), galima nustatyti potencialią ascito kilmę (3 lentelė). Jei jis ne mažesnis kaip 11 g/l, ascitas kaupiasi dėl sisteminių priežasčių, dažniausiai dėl vartų venos hipertenzijos (portinės kilmės ascitas), jei SAAG mažesnis kaip 11 g/l – dėl pačios pilvaplėvės pažeidimo, dažniausiai pilvaplėvės karcinomatozės (5, 7).
3 lentelė. Ascito kilmė pagal SAAG (5)
| SAAG ≥11 g/l (portinės kilmės) | SAAG |
| • Kepenų cirozė • Alkoholinis hepatitas • Kardialinis ascitas • Buddo-Chiario sindromas • Venookliuzinė liga |
• Pilvaplėvės karcinomatozė • Pankreatinis ascitas • Tuberkuliozinis ascitas • Nefrozinis sindromas • Nefrogeninės kilmės (dėl ilgalaikės hemodializės) • Chiliozinis ascitas |
Gydymas
Nedidelio ir vidutinio laipsnio (I–II) ascito gydymas
Pagrindinės nekomplikuoto ascito gydymo priemonės yra vidutinis druskos ribojimas maiste ir diuretikai (4 lentelė). Reikia ne griežtai riboti, o vengti perteklinio druskos kiekio. Druską riboti svarbu, nes 1 g perteklinės druskos maiste sulaiko apie 200 ml skysčio. Per daug griežtas druskos ribojimas taip pat pavojingas, nes pablogina mitybinę būklę, gali pasireikšti diuretikų sukelti nepageidaujami reiškiniai (inkstų funkcijos sutrikimas, hiponatremija, raumenų spazmai) (2). Druskos ribojimas maiste padeda koreguoti ascito kaupimąsi 10 proc. atvejų, ypač esant pirmam ascito epizodui. Profilaktinis druskos ribojimas pacientams, kuriems nėra ascito, nerekomenduojamas (2).
Spironolaktonas (50–100 mg/d.) su furozemidu (20–40 mg/d.) ar be jo yra pirmojo pasirinkimo šlapimą varantys vaistai, esant I–II laipsnio ascitui. Monoterapija spironolaktonu rekomenduojama esant pirmam ascito pasireiškimo epizodui (2). Spironolaktono efektas pasireiškia po 72 val., todėl dozės negalima didinti nepraėjus minėtam laikui (2, 5). Derinys su furozemidu skiriamas kartojantis skysčio kaupimuisi pilvo ertmėje, vystantis hiperkalemijai, esant nepakankamam svorio kritimui (Pirmomis gydymo diuretikais savaitėmis būtina dažnai stebėti biocheminių rodiklių dinamiką (elektrolitai, inkstų funkcija). Pagrindinės diuretikų sukeliamos komplikacijos yra ūminis inkstų pažeidimas (ŪIP), sunkiai koreguojamas elektrolitų disbalansas (hiponatremija, hipokalemija, hiperkalemija), hepatinė encefalopatija, raumenų spazmai (2). Koregavus ascito kiekį, diuretikus rekomenduojama tęsti mažiausiomis efektyviomis dozėmis. Diuretikai nerekomenduojami arba skiriami atsargiai sergant sunkia hepatine encefalopatija.
Diuretikai bent trumpam nutraukiami vystantis sunkiai hiponatremijai (Na+ <120–125 mmol/l). Furozemidas nutraukiamas išsivysčius sunkiai hipokalemijai (K+ 6 mmol/l). Diuretikai kontraindikuotini, jei vystosi ŪIP (50 proc. padidėja kreatinino koncentracija serume per 7 dienas ar nustatomas absoliutus kreatinimo padidėjimas >26,5 µmol/l per 48 val.), progresuoja hepatinė encefalopatija, pasireiškia judėjimą ribojantys raumenų spazmai (9). Raumenų spazmai skiriant diuretikus labai blogina gyvenimo kokybę. Tyrimų duomenimis, albumino infuzijos ir baklofenas (10 mg/d. didinant po 10 mg/d. kas savaitę iki 30 mg/d.) gali palengvinti simptomus (2, 10, 11).
4 lentelė. Pagrindinės nekomplikuoto ascito gydymo priemonės pagal EASL 2018 metų gaires (2)
| Bendrosios priemonės | Medikamentinis gydymas |
| • Vidutinis druskos kiekio maiste ribojimas iki 4,6–6,9 g/d. (80–12 mmol/d.) • Adekvati baltymais papildyta mityba ir vitaminų terapija: bendras paros maisto kaloringumas – 2 000 kcal; baltymų – 40–50 g, adekvatus vitaminų kiekis • Elektrolitų pusiausvyros palaikymas (koreguoti hipokalemiją, hipomagnemiją) • Adekvatus skysčių kiekis: neriboti, jei nėra elektrolitų pusiausvyros sutrikimo; jei serumo Na+ koncentracija • Kasdien svertis (arba stebėti išgertų skysčių kiekį ir diurezę). Maksimalus svorio netekimas: - iki 0,5 kg/d. nesant edemų - iki 1 kg/d. esant edemų |
Nedidelis ir vidutinis ascitas (I–II laipsnio) • Aldosterono antagonistai: spironolaktonas 50–100 mg/d. (maksimali dozė – iki 400 mg) ± kilpiniai diuretikai: furozemidas 20–40 mg (maksimali dozė – 160 mg) • Torazemidas (10–40 mg), nesant atsako į furozemidą • Distaliniai diuretikai: amiloridas 5–20 mg/d.; triamterenas 100 mg 2 k./d. (tik netoleruojant aldosterono antagonistų) • Diuretikai derinami šiuo principu: spironolaktonas 50–100–200–-300–400 mg/d. (didinama po 100 mg) + furozemidas 20–40–80–120–160 mg/d. (didinama po 40 mg) (arba adekvačios kitų diuretikų dozės) Didelis ascitas (III laipsnio) • Gydomoji paracentezė • Intraveninė albuminų infuzija (8 g 1 l nuleisto ascito) • Diuretikai mažiausiomis efektyviomis dozėmis |
Didelio (III laipsnio) ascito gydymas
Gydomoji abdominalinė paracentezė yra pirmojo pasirinkimo gydymo metodas esant dideliam (trečio laipsnio) ascitui. Procedūra atliekama steriliomis sąlygomis, kontroliuojant ultragarsu, nesant ryškių krešėjimo sutrikimų (1 pav.). Paracentezė yra saugi procedūra, poprocedūrinių komplikacijų rizika yra nedidelė, dažniausiai – kraujavimas (12). Tačiau net esant blogiems krešėjimo rodikliams (INR >1,5; trombocitų skaičius ≤50 x 109/l), nedidelis kraujavimas iš punkcijos vietos pasitaiko tik 2 iš 142 paracentezių (13).
Siekiant išvengti postparacentezinio cirkuliacinės disfunkcijos sindromo (ŪIP, praskiedimo hiponatremijos, hepatinės encefalopatijos), dėl kurio sumažėja išgyvenamumas, po >5 l paracentezės turi būti skiriama intraveninė 20 proc. albumino infuzija (8 g 1 l nuleisto ascito) per pirmąsias 6 val. po paracentezės (14). Nuleidus mažiau nei 5 l ascito, postparacentezinio sindromo rizika yra maža, tačiau albumino infuzija rekomenduojama visais atvejais. Albuminas didina plazmos tūrį ir apsaugo nuo komplikacijų (hipovoleminio šoko, hipotenzijos, oligurijos, uremijos, hepatinės encefalopatijos). Esant reikalui, paracentezės kartojamos kas 2–3 savaites (2).
1 pav. Paracentezės atlikimo schema (15)
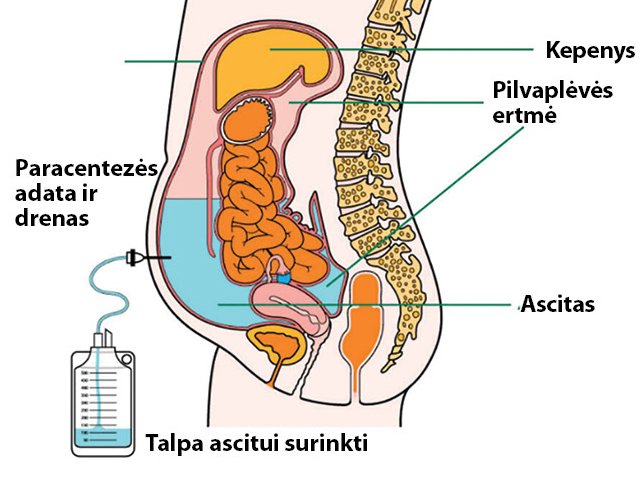
Po paracentezės pacientams turi būti skiriamos mažiausios galimos diuretikų dozės pakartotinio ascito susikaupimo profilaktikai. Esant reikalui, drenuoti galima ir sergant ŪIP ar SBP (2). Kontraindikacijos atlikti paracentezę pateikiamos 5 lentelėje.
5 lentelė. Kontraindikacijos atlikti paracentezę (2)
| • Nebendradarbiaujantis pacientas • Pilvo odos infekcija numatomoje punkcijos vietoje • Nėštumas • Sunki koagulopatija (pagreitėjusi fibrinolizė, diseminuota intravaskulinė koaguliacija) • Stiprus žarnų išsipūtimas |
Vaistai kontraindikuotini esant ascitui
Nesteroidiniai vaistai nuo uždegimo neturėtų būti skiriami pacientams, sergantiems ascitu, nes didina natrio susilaikymo, hiponatremijos ir ŪIP riziką (16). Taip pat reikia vengti angiotenziną konvertuojančio fermento inhibitorių (AKFI), angiotenzino II receptorių antagonistų ir α1 adrenoblokatorių, nes šie vaistai mažina arterinį kraujospūdį ir didina inkstų funkcijos sutrikimo riziką. Aminoglikozidai kontraindikuotini, nes yra nefrotoksiški. Jie skiriami kaip rezerviniai antibiotikai, jei išsivysto sunki bakterinė infekcija, kurios negalima gydyti kitais antibiotikais. Kontrastinės medžiagos suleidimas atliekant radiologinius tyrimus pacientams, sergantiems ascitu ir sutrikusia inkstų funkcija, nėra susijęs su didesne inkstų pažeidimo rizika, tačiau skiriant kontrastinę medžiagą po tyrimo siūloma skirti infuzinę terapiją (2, 17).
Refrakterinio ascito gydymas
Refrakterinis ascitas pasitaiko 4–15 proc. pacientų. Vienų metų mirštamumas išsivysčius rekfrateriniam ascitui siekia daugiau nei 40 proc. (9), todėl refrakterinis ascitas yra indikacija įtraukti pacientą į kepenų transplantacijos recipientų sąrašą (2).
Dažniausios refrakteriškumo priežastys:
• per didelis natrio kiekis maiste;
• kai kurių medikamentų vartojimas (antibiotikų, antacidinių, nesteroidinių vaistų nuo uždegimo) ar pablogėjusi natrio ekskrecija;
• pablogėjusi kepenų funkcija;
• inkstų funkcijos nepakankamumas;
• kraujavimas iš virškinimo trakto.
Didelio tūrio paracentezė – pirmojo pasirinkimo metodas gydyti refrakterinį ascitą (6 lentelė). Ji gali būti totalinė (vienu metu pašalinama ≥6 l ascito) ar dalinė (šalinama 4–6 l ascito). Po >5 l ascito nuleidimo skiriama intraveninė albuminų substitucinė terapija. Išsivysčius refrakteriniam ascitui, diuretikų vartojimas turi būti nutraukiamas. Dėl atnaujinimo sprendžiama, jei natrio ekskrecija viršija 30 mmol/d., o vaistas yra gerai toleruojamas (2, 18).
6 lentelė. Refrakterinio ascito gydymo metodai pagal EASL 2018 metų rekomendacijas (2)
| Pakartotinės dalinės ir didelio tūrio paracentezės + intraveninė albuminų substitucinė terapija Diuretikai nutraukiami Transjugulinis intrahepatinis portosisteminis šuntas Medikamentai (mažai įrodymų): • α1 adrenerginiai agonistai – midodrinas 7,5 mg 3 k./d. • vazopresino analogas terlipresinas 1–2 mg į/v. • α2 adrenerginiai agonistai – klonidinas Alfapump® sistema (ascitinio skysčio siurblys) Kepenų transplantacija |
Duomenys apie neselektyviųjų beta adrenoblokatorių (NBAB) skyrimą prieštaringi. Didelių NBAB dozių (>80 mg propranololio) reikia vengti. Karvedilolio skirti nerekomenduojama.
Daug žadantys vaistai greta diuretikų yra klonidinas ir midodrinas, tačiau kol kas jie negali būti rekomenduojami dėl tyrimų trūkumo.
Transjugulinis intrahepatinis portosisteminis šuntas (TIPS). Tai antrojo pasirinkimo gydymo metodas refrakteriniam ascitui gydyti. TIPS rekomenduojamas, kai kepenų funkcija dar išlikusi (bendrojo bilirubino koncentracija >50 µmol/l, Na+ >130 mmol/l, CHILD >12 balų, MELD >18 balų), ligoniai jaunesni nei 70 metų, nėra hepatinės encefalopatijos, hepatoceliulinės karcinomos ar kardiopulmoninių ligų (2).
TIPS nukrauna portinę sistemą, sujungiant intrahepatinę portinę šaką su hepatine vena. Efektas pasireiškia per 4–6 savaites (2). TIPS padeda efektyviau kontroliuoti ascito kaupimąsi, palyginti su paracentezėmis, mažina atkryčių skaičių, pagerina mitybos būklę ir išgyvenamumą, tačiau paskatina hepatinės encefalopatijos išsivystymą (30–50 proc. atvejų). Geras efektas pasiekiamas apie 70 proc. pacientų (2, 19).
Siekiant išvengti TIPS disfunkcijos (dažniausiai dėl trombozės) ir sumažinti hepatinės encefalopatijos riziką, rekomenduojama naudoti mažo diametro (8 mm) politetrafluoretilenu (PTFE) dengtus stentus (2, 20, 21). Diuretikai ir druskos ribojimas gali būti tęsiami po TIPS. TIPS atliekama tik labai kruopščiai atrinktiems pacientams (7 lentelė).
7 lentelė. TIPS suformavimo atmetimo kriterijai (2)
| Vyresni nei 70 metų pacientai II–III laipsnio hepatinė encefalopatija Hiperbilirubinemija >51,3–85,5 µmol/l (3–5 mg/dl) Sunkios ekstrahepatinės ligos Hepatoceliulinė karcinoma Trombocitopenija 2 Varikozinis kraujavimas per pastarąsias 15 dienų Plautinė hipertenzija Bakterinė infekcija Sunkus alkoholinis hepatitas Portinės arba hepatinės venos trombozė ŪIP (kreatininas >150,8 µmol/l) Biliarinė obstrukcija Ascitas, išliekantis po didelio tūrio paracentezės, paracentezių poreikis >1 k./sav. Sunkus kepenų nepakankamumas Širdies nepakankamumas (sunki sistolinė ar diastolinė disfunkcija) Sunkios gretutinės, nepagydomos onkologinės ligos, numatomas mažesnis nei 1 metų išgyvenamumas |
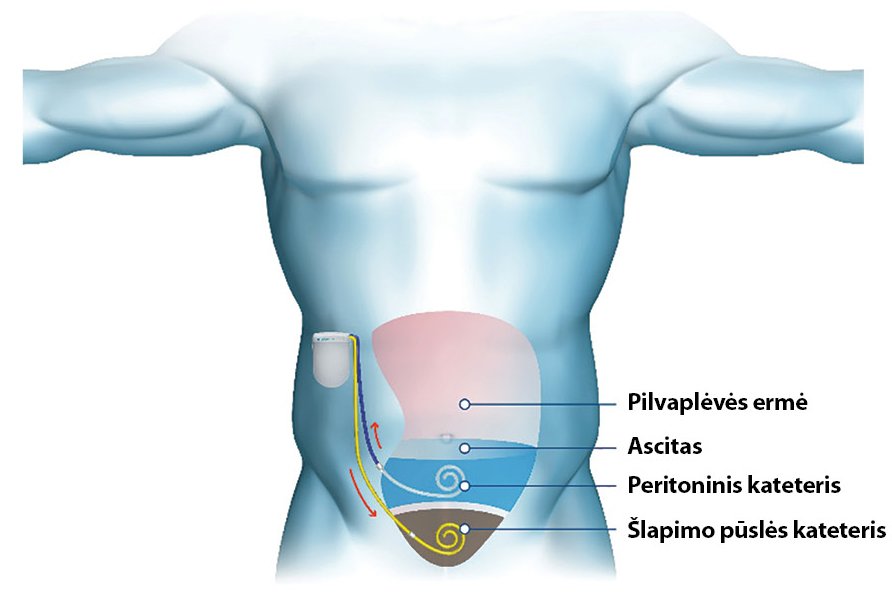
Ascitinio skysčio siurblys. Alfapump® sistema (ascitinio skysčio siurblys) (2 pav.) yra chirurginiu būdu implantuojamas subkutaninis prietaisas nuolatiniam dėl cirozės besikaupiančio ascito pašalinimui. Prietaisas perkelia pilvo ertmėje susikaupusį skystį į šlapimo pūslę ir ascitas pašalinamas šlapinantis. Tai alternatyvus, naujas ir efektyvus refrakterinio ascito gydymo metodas, kuris 85 proc. sumažina paracentezių poreikį ir pakartotinių hospitalizacijų skaičių, pagerina gyvenimo kokybę ir mitybinę būklę, tačiau įtakos pacientų išgyvenamumui neturi (2, 22). Galimi nepageidaujami reiškiniai pasireiškia 30–50 proc. pacientų. Dažniausiai pasitaiko infekcinės komplikacijos implantuojant sistemą (reikalinga profilaktika antibiotikais), kateterio užsikimšimas, iškritimas, ŪIP, hiponatremija (22). Procedūra atliekama tik specializuotuose centruose, be to, turi būti užtikrinta tolesnė pacientų priežiūra.
2 pav. Alfapump® sistema (22, 23)
SBP
SBP – tai bakterinė ascitinio skysčio infekcija, patenkanti į pilvo ertmę iš žarnų spindžio (translokacijos būdu dėl padidėjusio sienelės pralaidumo) nesant pirminio intraabdominalinio infekcijos židinio (ūminio cholecistito, apendicito, žarnų perforacijos, kt.). Ši būklė pasitaiko išimtinai sergantiesiems kepenų ciroze. Didžiąją dalį SBP atvejų sukelia aerobinės G (–) lazdelės (Еscherichia coli, Klebsiella pneumoniae) ir G (+) bakterijos (enterokokai, streptokokai) (2).
Kliniškai pasireiškia vietiniai peritonito simptomai: pilvo skausmas (1/2 pacientų), pilvo skausmingumas palpuojant, vėmimas, viduriavimas, paralitinis žarnų nepraeinamumas. Taip pat būdingi sisteminiai uždegimo požymiai: karščiavimas (2/3 ligonių), hipotermija, šaltkrėtis, tachikardija, tachipnėja, pablogėjusi kepenų funkcija, progresuojanti hepatinė encefalopatija, arterinė hipotenzija, inkstų nepakankamumas, kraujavimas iš virškinimo trakto. 7–30 proc. ligonių klinikinių požymių nebūna. Ascito citologiniame tyrime nustatoma ≥500 leuk./µl ir ≥250 neutro./µl. Pasėlyje iš ascito bakterijų augimas nustatomas tik 40 proc. atvejų, tačiau neigiamas pasėlio rezultatas nepaneigia SPB (2).
SBP reikia atskirti nuo antrinio bakterinio peritonito (dėl ūminių pilvo organų uždegimų ar perforacijų). Būdingas lokalizuotas pilvo skausmas, ascitiniame skystyje nustatomas labai didelis skaičius neutrofilų, didelis baltymo kiekis (>10 g/l), padidėjusi gliukozės (>2,8 mmol/l) ir laktatdehidrogenazės koncentracija. Ascitinio skysčio pasėlyje auga polivalentinė infekcija. Įtariant antrinį peritonitą, būtina atlikti pilvo kompiuterinę tomografiją.
SBP gydomas intraveniniais III kartos cefalosporinais (cefotaksimu, piperacilinu su tazobaktamu) 5–7 dienas. Kartu skiriamos 1–1,5 g/kg albumino infuzijos sumažina hepatorenalinio sindromo dažnį ir mirštamumą. Po pirmojo SPB išgyvenamumas – 30–50 proc. pirmaisiais metais, 25–30 proc. – antraisiais metais. Pagrindinės SBP profilaktikos priemonės pateikiamos 8 lentelėje.
8 lentelė. Pirminė ir antrinė SBP profilaktika pagal EASL gaires (2)
| SBP profilaktika | |
| Ūminis kraujavimas iš virškinimo trakto | 400 mg norfloksacino 2 k./d. 7 d. per os 1 g/d. ceftriaksono į veną 7 d. |
| Pirminė profilaktika: • bendrasis baltymo kiekis ascite • bilirubinas serume >50 µmol/l • Childo-Pugho ≥9 balai • kreatininas ≥106 µmol/l • hiponatremija ≤130 mmol/l |
400 mg/d. norfloksacino per os |
| Antrinė profilaktika | 400 mg/d. norfloksacino per os 750 mg per savaitę ciprofloksacino 480–960 mg biseptolio 5 d./sav. |
Piktybinės kilmės (karcinomatozinis) ascitas
Kiek ilgiau išgyvena moterys, sergančios reprodukcinės sistemos navikais (4).
Pagrindiniai piktybinio ascito gydymo metodai yra natrio ribojimas, diuretikai, kartotinės didelio tūrio paracentezės, peritoveninio šunto (Denverio šunto) suformavimas, iš kurių dažniausiai taikomas ir efektyviausias – paracentezės.
Nefrogeninės kilmės ascitas
Ilgą laiką hemodializuojamiems pacientams gali pradėti kauptis skysčiai pilvo ertmėje, nesant jokios kitos priežasties. Su hemodialize susijusio ascito dažnis nėra žinomas, tačiau tai gana reta būklė (24).
Nefrogeninės kilmės ascito patogenezė nėra iki galo aiški. Manoma, kad galimi mechanizmai yra lėtinė perkrova tūriu kartu su kepenų perkrova ir padidėjusiu kepenų venų hidrostatiniu slėgiu, pilvaplėvės membranos pralaidumo pokyčiai pacientams, kuriems anksčiau buvo atliekama peritoninė dializė, ir sutrikusi limfinė pilvaplėvės rezorbcija. Kiti prisidedantys veiksniai yra hipoalbuminemija, stazinis širdies nepakankamumas ir hiperparatiroidizmas (24).
Nefrogeninės kilmės ascitas dažniausiai yra skaidrus, SAAG
Chiliozinis ascitas
Chiliozinis ascitas – tai pieno konsistensijos pilvaplėvėje susikaupęs skystis, išsivystantis dėl limfos nutekėjimo iš žarnyno sutrikimo dėl trauminio pažeidimo ar obstrukcijos (gerybinės ar piktybinės). Tai gana reta būklė, nustatoma maždaug 1 iš 20 tūkst. gydytų pacientų, kuriems diagnozuotas ascitas. Nors naujų epidemiologinių tyrimų neatlikta, pastebima, kad chiliozinio ascito atvejų daugėja. Tai siejama su pailgėjusia gyvenimo trukme sergant vėžiu, padidėjusiu sudėtingesnių pilvo, širdies bei krūtinės ląstos operacijų ir procedūrų skaičiumi (25).
Du trečdalius visų atvejų sudaro onkologinės ligos (limfoma, limfangiomatozė, karcinoidai, Kapoši sarkoma, krūties ir kiaušidžių, kasos navikai) ir kepenų cirozė. Kitos galimos priežastys yra limfinės sistemos pažeidimas po chirurginių intervencijų (pilvo aneurizmos, retroperitoninių limfmazgių šalinimas, Nisseno fundoplikacija, pankreatoduodenektomija, peritoninės dialiazės kateterio naudojimas) ar bukos pilvo traumos, infekcijos (tuberkuliozė), uždegiminės ligos (pankreatitas, sarkoidozė, Whippleʼio liga), įgimtosios ligos ir kitos. Chiliozinis ascitas nustatomas apie 0,5–1 proc. kepenų ciroze sergančių pacientų, kuriems nėra onkologinės ligos (26).
Diagnostiniame ascito tyrime nustatomas padidėjęs limfocitų skaičius, trigliceridų koncentracija – >2,26 mmol/l, SAAG – >11 g/l, atipinės ląstelės, α-amilazės koncentracija – >40 U/l (esant ūminiam pankreatitui) (26). Nustačius chiliozinį ascitą, pacientą reikia ištirti ir dėl tuberkuliozės. Siekiant patikslinti ascito priežastį, atliekami laboratoriniai kraujo tyrimai. Kompiuterinė pilvo tomografija naudinga identifikuojant patologinius intraabdominalinius limfmazgius ir darinius, ductus thoracicus pažeidimą. Galima atlikti magnetinio rezonanso limfografiją, limfangiografiją, limfoscintigrafiją, siekiant nustatyti pakitusius, pažeistus retroperitoninius limfmazgius, fistules ir kitus limfos nutekėjimo pažeidimus (26).
Chiliozinio ascito gydymas priklauso nuo jį sukėlusios priežasties. Nesant atsako, į pagrindinės ligos gydymą, siūloma taikyti didelio baltymo kiekio ir mažo riebalų kiekio dietą su vidutinio ilgio grandinių trigliceridais (MCT aliejus po 1 šaukštą 3 k./d.), vengti ilgųjų grandinių trigliceridų ir laisvųjų riebalų rūgščių. Tačiau šis metodas netinka pacientams, sergantiems pažengusia kepenų ciroze. Esant pažengusiai cirozei, taikomas standartinis ascito gydymas, atliekamos paracentezės, sprendžiama dėl TIPS.
Keletas mažos apimties tyrimų aprašė orlistato, somatostatino ir oktreotido naudą, kontroliuojant chiliozinio ascito kaupimąsi (27–29). Chirurginis gydymas gali padėti pacientams, kuriems ascitas kaupiasi dėl pooperacinių komplikacijų, onkologinės ligos ar įgimtųjų būklių (26).
Hemoraginis ascitas
Tai kraujingo skysčio kaupimasis pilvaplėvės ertmėje, kai etritrocitų skaičius viršija 50 000/µl. Eritrocitų skaičius būna mažiau nei 1 000/µl. Rausvą spalvą ascitas įgauna esant eritrocitų apie 10 000/µl (26).
Pagrindinės hemoraginio ascito priežastys yra cirozė (19 proc.), onkologinės ligos (20 proc.), iš kurių apie 50 proc. sudaro hepatoceliulinė karcinoma, sisteminės ligos (sarkoidozė, vaskulitas), širdies nepakankamumas, traumos pacientams, sergantiems ciroze (blužnies plyšimas, kepenų biopsija, TIPS formavimas), laparoskopija, trauminis kraujagyslių pažeidimas paracentezės metu (26).
Diagnozei patikslinti atliekamas pilvo ultragarsinis tyrimas ar kompiuterinė tomografija. Pacientai, kuriems hemoraginis ascitas išsivystė po paracentezės, turi būti atidžiai stebimi, kartojant laboratorinius tyrimus. Kepenų ciroze sergantiems pacientams, kuriems diagnozuotas spontaninis hemoraginis ascitas, nesant hepatoceliulinės karcinomos, specifinis gydymas nereikalingas. Esant hepatoceliulinei karcinomai, galima atlikti pažeistos kraujagyslės embolizaciją (26).
Pankreatinis ascitas
Pankreatinis ascitas – tai didelio kiekio kasos skysčio kaupimasis pilvaplėvės ertmėje, dažniausiai išsivystantis dėl kasos latako pažeidimo, sergant lėtiniu alkoholiniu pankreatitu, ypač esant kasos pseudocistų (26).
Tai neportinės kilmės ascitas (SAAG >11 g/l), dažniausiai serohemoraginis, jame nustatoma stipriai padidėjusi α-amilazės koncentracija (>1 000 U/l), serumo ir ascito skysčio amilazės indeksas lygus 6. Priežasčiai nustatyti atliekama pilvo ir dubens kompiuterinė tomografija, sprendžiama dėl endoskopinės retrogradinės pankreatografijos (ERCP) arba magnetinio rezonanso pankreatografijos atlikimo.
Apie trečdaliui pacientų efektyvus standartinis konservatyvusis pankreatito gydymas (bado dieta, infuzinė terapija, analgetikai). Nesant atsako į gydymą, kai kuriems pacientams siūloma skirti 50 µg oktreotido po oda 3 k./d. 2 savaites kartu su diuretikais ir pakartotinėmis pracetenzėmis (30). Esant persistuojančiam ascitui ir kasos latako pažeidimui, sprendžiama dėl ERCP ir kasos latako stentavimo (26, 31, 32).
Apibendrinimas
Ascitas gali būti daugelio ligų padarinys. Svarbu nustatyti pagrindinę ascito kaupimosi priežastį, gydyti pagrindinę ligą ir skirti simptominį ascito gydymą, priklausomai nuo jo laipsnio.
Leidinys "Internistas" Nr. 2 2020 m.
LITERATŪRA
1. Runyon BA. Evaluation of adults with ascites. In: Lindor KD, ed. UpToDate. Waltham Mass, UpToDate; 2020. https://www.uptodate.com/contents/evaluation-of-adults-with-ascites#subscribeMessage. Accessed February 27, 2020.
2. Angeli P, Bernardi M, Villanueva C, et al. EASL Clinical Practice Guidelines for the management of patients with decompensated cirrhosis. 2018. doi:10.1016/j.jhep.2018.03.024
3. Tandon P, Garcia-Tsao G. Bacterial infections, sepsis, and multiorgan failure in cirrhosis. Semin Liver Dis. 2008;28(1):26-42. doi:10.1055/s-2008-1040319
4. Sangisetty SL. Malignant ascites: A review of prognostic factors, pathophysiology and therapeutic measures. World J Gastrointest Surg. 2012;4(4):87. doi:10.4240/wjgs.v4.i4.87
5. Ginès P, Angeli P, Lenz K, Al E. EASL Clinical Practice Guidelines on the Management of Ascites, Spontaneous Bacterial Peritonitis, and Hepatorenal Syndrome in Cirrhosis.; 2010. doi:10.1016/j.jhep.2010.05.004
6. Arroyo V, Ginès P, Gerbes AL, et al. Definition and diagnostic criteria of refractory ascites and hepatorenal syndrome in cirrhosis. Hepatology. 1996;23(1):164-176. doi:10.1002/hep.510230122
7. Moore KP, Aithal GP. Guidelines on the management of ascites in cirrhosis. Gut. 2006;55(SUPPL. 6):vi1. doi:10.1136/gut.2006.099580
8. Benmassaoud A, Freeman SC, Roccarina D, et al. Treatment for ascites in adults with decompensated liver cirrhosis: a network meta-analysis. Cochrane database Syst Rev. 2020;1:CD013123. doi:10.1002/14651858.CD013123.pub2
9. Tsochatzis EA, Gerbes AL. Diagnosis and treatment of ascites. J Hepatol. 2017;67(1):184-185. doi:10.1016/j.jhep.2017.01.011
10. Elfert AA, Abo Ali L, Soliman S, et al. Randomized placebo-controlled study of baclofen in the treatment of muscle cramps in patients with liver cirrhosis. Eur J Gastroenterol Hepatol. 2016;28(11):1280-1284. doi:10.1097/MEG.0000000000000714
11. Angeli P, Albino G, Carraro P, et al. Cirrhosis and muscle cramps: Evidence of a causal relationship. Hepatology. 1996;23(2):264-273. doi:10.1053/jhep.1996.v23.pm0008591851
12. Pache I, Bilodeau M. Severe haemorrhage following abdominal paracentesis for ascites in patients with liver disease. Aliment Pharmacol Ther. 2005;21(5):525-529. doi:10.1111/j.1365-2036.2005.02387.x
13. Lin CH, Shih FY, Ma MHM, Chiang WC, Yang CW, Ko PCI. Should bleeding tendency deter abdominal paracentesis? Dig Liver Dis. 2005;37(12):946-951. doi:10.1016/j.dld.2005.07.009
14. Bernardi M, Caraceni P, Navickis RJ, Wilkes MM. Albumin infusion in patients undergoing large-volume paracentesis: A meta-analysis of randomized trials. Hepatology. 2012;55(4):1172-1181. doi:10.1002/hep.24786
15. Ascites - Macmillan Cancer Support. https://www.macmillan.org.uk/cancer-information-and-support/impacts-of-cancer/ascites. Accessed March 10, 2020.
16. Elia C, Graupera I, Barreto R, et al. Severe acute kidney injury associated with non-steroidal anti-inflammatory drugs in cirrhosis: A case-control study. J Hepatol. 2015;63(3):593-600. doi:10.1016/j.jhep.2015.04.004
17. Guevara M, Fernández-Esparrach G, Alessandria C, et al. Effects of contrast media on renal function in patients with cirrhosis: A prospective study. Hepatology. 2004;40(3):646-651. doi:10.1002/hep.20373
18. Moore KP, Wong F, Gines P, et al. The management of ascites in cirrhosis: Report on the consensus conference of The International Ascites Club. Hepatology. 2003;38(1):258-266. doi:10.1053/jhep.2003.50315
19. Narahara Y, Kanazawa H, Fukuda T, et al. Transjugular intrahepatic portosystemic shunt versus paracentesis plus albumin in patients with refractory ascites who have good hepatic and renal function: A prospective randomized trial. J Gastroenterol. 2011;46(1):78-85. doi:10.1007/s00535-010-0282-9
20. Wang Q, Lv Y, Bai M, et al. Eight millimetre covered TIPS does not compromise shunt function but reduces hepatic encephalopathy in preventing variceal rebleeding. J Hepatol. 2017;67(3):508-516. doi:10.1016/j.jhep.2017.05.006
21. Bureau C, Garcia-Pagan JC, Otal P, et al. Improved Clinical Outcome Using Polytetrafluoroethylene-Coated Stents for TIPS: Results of a Randomized Study. Gastroenterology. 2004;126(2):469-475. doi:10.1053/j.gastro.2003.11.016
22. Stirnimann G, Berg T, Spahr L, et al. Treatment of refractory ascites with an automated low-flow ascites pump in patients with cirrhosis. Aliment Pharmacol Ther. 2017;46(10):981-991. doi:10.1111/apt.14331
23. The alfapump System - alfapump®. https://www.alfapump.com/alfapump/the-alfapump-system/. Accessed March 10, 2020.
24. Golper TA, Friedman LS. Unique aspects of gastrointestinal disease in dialysis patients. In: Berns JS, ed. UpToDate. Waltham Mass, UpToDate; 2020. https://www.uptodate.com/contents/unique-aspects-of-gastrointestinal-disease-in-dialysis-patients. Accessed March 9, 2020.
25. Cárdenas A, Chopra S. Chylous ascites. Am J Gastroenterol. 2002;97(8):1896-1900. doi:10.1111/j.1572-0241.2002.05911.x
26. Cárdenas A. Chylous, bloody, and pancreatic ascites. In: Runyon BA, ed. UpToDate. Waltham Mass, UpToDate; 2020. https://www.uptodate.com/contents/chylous-bloody-and-pancreatic-ascites. Accessed March 7, 2020.
27. Chen J, Lin RK, Hassanein T. Use of orlistat (xenical) to treat chylous ascites. J Clin Gastroenterol. 2005;39(9):831-833. doi:10.1097/01.mcg.0000177232.51888.2e
28. Yildirim AE, Altun R, Can S, et al. Idiopathic chylous ascites treated with total parenteral nutrition and octreotide. A case report and review of the literature. Eur J Gastroenterol Hepatol. 2011;23(10):961-963. doi:10.1097/MEG.0b013e328349aa2d
29. Huang Q, Jiang ZW, Jiang J, Li N, Li JS. Chylous ascites: Treated with total parenteral nutrition and somatostatin. World J Gastroenterol. 2004;10(17):2588-2591. doi:10.3748/wjg.v10.i17.2588
30. Uhl W, Anghelacopoulos SE, Friess H, Büchler MW. The role of octreotide and somatostatin in acute and chronic pancreatitis. Digestion. 1999;60(SUPPL. 2):23-30. doi:10.1159/000051477
31. Larsen M, Kozarek R. Management of pancreatic ductal leaks and fistulae. J Gastroenterol Hepatol. 2014;29(7):1360-1370. doi:10.1111/jgh.12574
32. Pai CG, Suvarna D, Bhat G. Endoscopic treatment as first-line therapy for pancreatic ascites and pleural effusion. J Gastroenterol Hepatol. 2009;24(7):1198-1202. doi:10.1111/j.1440-1746.2009.05796.x

